高尿酸血症のリスクとは?高血圧や糖尿病といった生活習慣病、心疾患や脳血管障害などの臓器障害の合併リスクについて解説します。
高尿酸血症のリスク
● 高尿酸血症は、 高血圧や糖尿病などの生活習慣病のマーカー
● 高尿酸血症は痛風だけでなく、 心疾患や脳血管障害、 腎障害など、臓器障害のリスクとなる
痛風の患者数は100万人以上、 高尿酸血症の患者数は1,000万人
高尿酸血症は、2つの生物に痛風を起こしてきました。1つはティラノザウルスで、その足の骨に尿酸塩結晶が見つかっています。
もう1つの生物はヒトです。医聖ヒポクラテスがはじめて痛風を報告して以来、歴史上の多くの人物が痛風を患ってきました。
痛風はぜいたく病のイメージがありますが、食生活の欧米化に伴って、現在我が国の痛風は増加して“ありふれた病気(common disease)”となりました。令和4(2022)年には130万人の痛風患者が治療中で1、その原因である高尿酸血症患者は1,000万人もおられます。
高尿酸血症の診断基準は、「血清尿酸値が7mg/dLを超える」とされています。血清尿酸値が7mg/dLを超えると、尿酸は血液に溶けきれなくなり組織に尿酸塩として沈着します。 この尿酸塩が剥がれると、白血球がこれを食べて炎症を起こし、痛風が発症しますし、尿酸塩の沈着は、尿路結石症や痛風結節(身体にできる尿酸塩によるこぶ)を起こします(図1)。
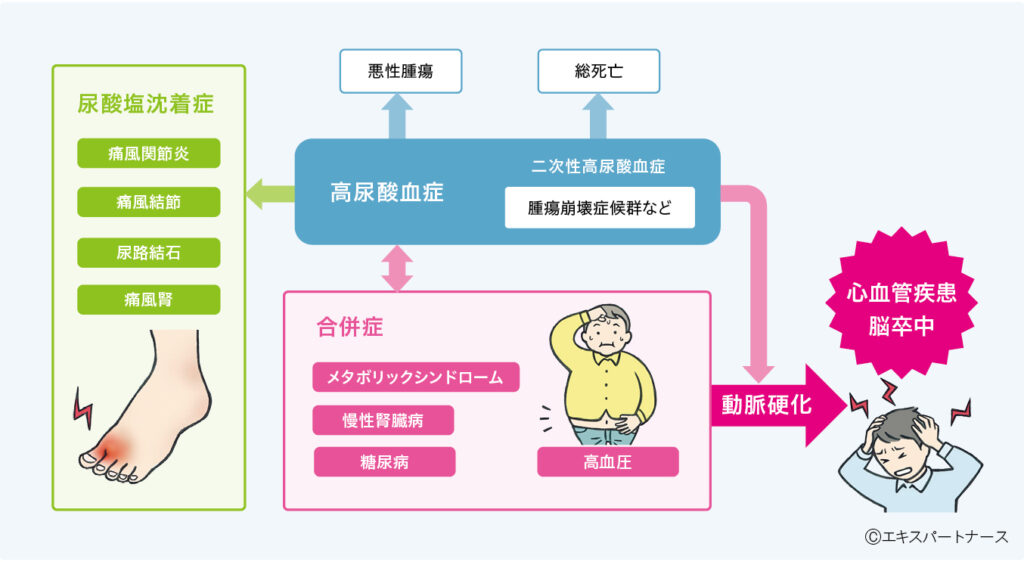
高尿酸血症では、 生活習慣病だけでなく、 臓器障害にも注意する
1)高インスリン血症が尿酸合成を促進
高尿酸血症には多くの生活習慣病や臓器障害が合併します。高尿酸血症の患者さんでは尿酸値が上昇するにしたがって、肥満、脂質異常症、脂肪肝、高血圧、耐糖能異常、メタボリックシンドローム、2型糖尿病といった生活習慣病が有意に合併してきます(図1)。
その理由として、生活習慣病の患者さんは内臓脂肪の蓄積が起こりやすく、血液中のインスリン値が高くなります。
この高インスリン血症が腎臓からの尿中尿酸排泄を低下させ、また肝臓での尿酸合成が促進して高尿酸血症を起こすため、生活習慣病には高尿酸血症が合併します。
この点では、高尿酸血症は生活習慣病の存在を知らせるマーカー(危険信号)ですから、尿酸値が高い人では、その背景に生活習慣病が隠れていないかを探す必要があります。
2)臓器障害が起こる2つのメカニズム
一方で、高尿酸血症患者には、心疾患や脳血管障害、腎障害が発症しやすいため、高尿酸血症は痛風のリスクのみならず、臓器障害のリスクとなります(図1)。
特に、高尿酸値は女性にとっては臓器障害リスクとして強くはたらくようです。男性に痛風が起こりやすいのとは対照的ですね。
尿酸による臓器障害には2つの経路があります。尿酸が臓器の細胞に取り込まれて臓器障害を起こすという経路と、尿酸がつくられる過程で生じる活性酸素が臓器障害を起こすという経路です。
最近、尿酸降下薬を用いることで高尿酸血症を治療すると腎臓病の悪化が抑制されることが明らかとなり、高尿酸血症・痛風の治療についての新しいガイドライン2では、腎臓を守るために尿酸降下薬の使用が推奨されました(図2)2。
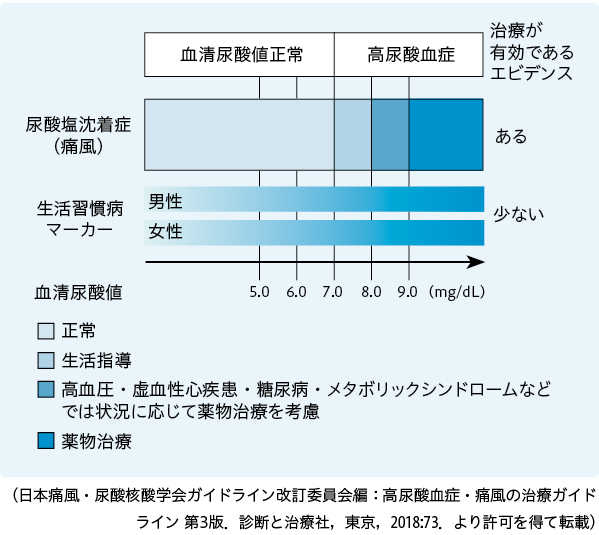
尿酸をコントロールすることで心疾患や脳梗塞の発症抑制の可能性も示されてきましたが、この点は今後さらに検討が必要です。
以上から、高尿酸血症は臓器障害のリスクであり、マーカーでもあることがおわかりになったと思います。
- 1.厚生労働省ホームページ:平成28年国民生活基礎調査の概況.
https://www.mhlw.go.jp/toukei/saikin/hw/k-tyosa/k-tyosa22/dl/14.pdf
(2024.5.21アクセス)
2.日本痛風・尿酸核酸学会ガイドライン改訂委員会編:高尿酸血症・痛風の治療ガイドライン 第3版.診断と治療社,東京,2018.
※この記事は『エキスパートナース』2020年8月号の記事を再構成したものです。当サイト内の文章・画像等の内容の無断転載および複製等の行為を禁じます。







