思い込みで行ってしまった日常的な治療・ケアが症状の悪化や事故の原因になることも。今回は尿測目的での蓄尿について。蓄尿による感染の危険性や、クレアチニン・クリアランス測定、血糖コントロール、尿タンパク測定、電解質異常の診断の場合などを解説します。
尿測目的の蓄尿をルーチンで行ってはいけない!
蓄尿が必要なのは、化学療法前の一部と内分泌疾患等の診断時のみ
●蓄尿により、多剤耐性菌の感染が増加する可能性がある
●ほかに評価方法がある場合は、蓄尿を行わない
●蓄尿が必要な場合でも、最長24時間までとする
蓄尿の目的とは?
手術後や造影剤を使った検査後、心不全患者やICUの患者等で尿量測定が行われています。尿量の増減やin-out(イン-アウト)バランスを評価することは、循環動態や腎機能の把握に重要です。しかし、尿量を測定するために尿を溜めておく必要があるでしょうか。
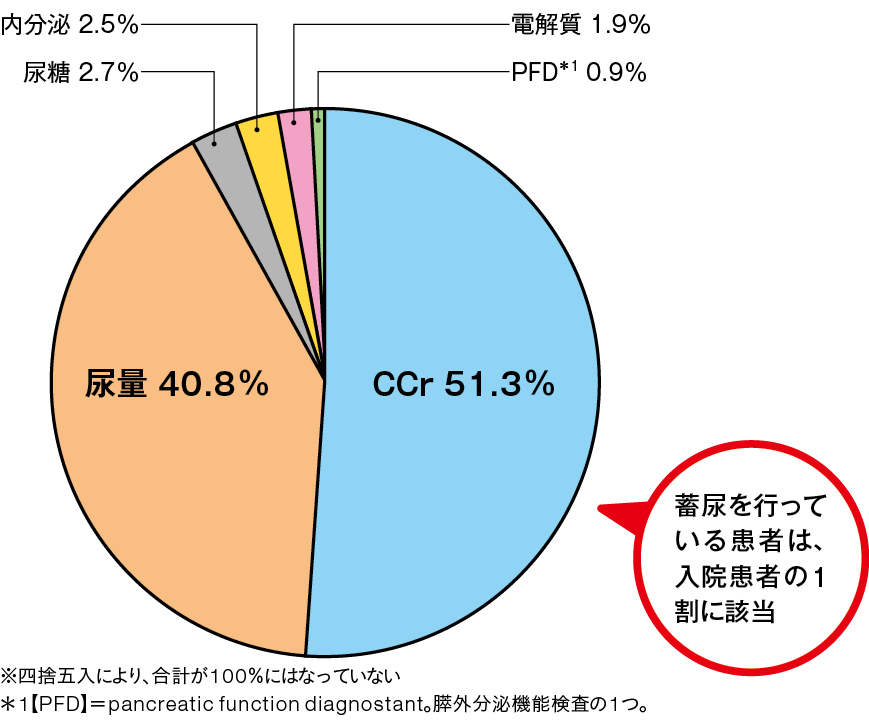
東京大学医学部附属病院(以降、東大病院)で2010年に入院患者で行われている蓄尿の目的を調べたところ、尿量測定が40%を占めていました(図1)。また、このころ東大病院では一時点で入院患者の約1割にあたる100名の患者で蓄尿が行われており、入院患者の約4%で尿量測定目的の蓄尿が行われていました。
図1 蓄尿の目的(東大病院、2010年)※
蓄尿によって薬剤耐性菌が増加する
しかし、多剤耐性緑膿菌(multi-drug resistant Pseudomonas、MDRP)のアウトブレイクがあった病院では、尿量測定機器から耐性菌が検出されたということも報告されています1。東大病院ではグラム陰性の薬剤耐性菌の検出が増加した際に、原因の1つとして病棟での尿量測定や蓄尿が多く行われていたことが考えられたため、蓄尿が必要な場合と不要な場合を検討し、尿検査のガイドラインを作成しました。その結果、尿量測定目的の蓄尿は全面禁止となり、現在もその運用を続けています2。
この記事は会員限定記事です。






