特に意識して水分出納(in-out)を確認すべき状況や病態とは?今回は低栄養の場合に注意したい脱水についてです。リフィーディングシンドロームによる水分出納への影響や、輸液投与、タンパク質補充などの対応を解説します。
「in-out(水分出納)をみるのはこんなとき!」の連載まとめはこちら
脱水(in<out)
低栄養状態でのリスク症例は?
高齢者では低栄養・脱水が同時に進んでいることも
低栄養とは、栄養素の摂取量が少ない状態が続いて起こる身体状態の総称です。臨床的にはタンパクエネルギー欠乏症(protein energy malnutrition、PEM)と呼ばれます。
入院患者において、高頻度で低栄養状態が発生していることが多くの研究結果により実証され、入院患者の30~40%が低栄養と言われています1。高齢者人口の増加に合わせて入院患者の高齢者割合も急増しており、低栄養患者の多い一因として考えられます。
また、高齢者ではさまざまな原因によって食事摂取量が低下することで、食事からの水分摂取量も減ってしまい、低栄養と脱水が同時に進みやすく、また体内水分保持力が低下しているのでさらに脱水を助長しやすいと考えられます。
栄養投与に伴うリフィーディングシンドロームに注意
長期入院患者や高齢者の低栄養は緩やかに進行していて気づかれないこともあります。気づいたときには高度の低栄養状態であり、そういった患者にあわてて短期間に大量の栄養投与を行うと、リフィーディングシンドローム(refeeding syndrome)という重篤な合併症を起こしてしまいます。
リフィーディングシンドロームによるin-outバランスの変調は致命的な状態に陥る可能性があり(後述)、栄養投与後、数時間で発症することがあるため、きわめて注意が必要です。
低栄養状態の病態を理解することともに、私たち看護師はまずこういったリスク症例を拾い上げ、in-outをみていくことがとても重要です。
低栄養に伴う脱水でのin-outの見方のコツ
in-out:低栄養と脱水の関係
低栄養である患者は、脱水が随伴していることを念頭にアセスメントし、介入することが必要です。
低栄養は不足状況により表12の3タイプに分けられますが、それぞれに脱水としてはどのように現れるかを見てみましょう。
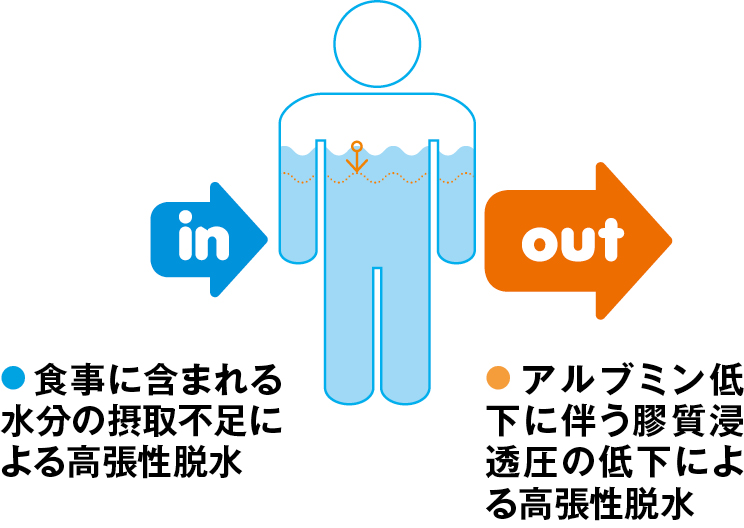
後期高齢者によくみられるマラスムス(慢性低栄養状態)(表1-①)の特徴は、血中アルブミン値の低下があまり見られないにもかかわらず、体重減少があることです。食事摂取量不足によることが多く、水不足による高張性脱水が考えられます。血液検査のみで評価していると見落としてしまう可能性があるので患者の食事摂取量、摂取機能などのアセスメントが必要です。
クワシオルコル(急性低栄養状態)(表1-②)は、エネルギーは十分摂取されているのにタンパク質が不足している状態です。この場合は、血清アルブミン値が低いことによる膠質浸透圧の低下から浮腫や胸水の所見がみられ、高張性脱水が考えられます。
マラスムス性クワシオルコル(混合型低栄養状態)(表1-③)はこの2つが混合した状態をいいます。
これらの低栄養と脱水の徴候として、検査データだけでなく、体重の推移、皮膚状態を大事な指標としてみていくことが重要です。低栄養時の皮膚の特徴として、タンパク質不足では皮膚がパラフィン紙のように脆弱になり、脱水時はツルゴールの低下や毛細血管再充満時間(CRT)の延長で評価できます。
表1 タンパク質・エネルギー低栄養状態の分類
①マラスムス
●タンパク質とエネルギーがともに、慢性的に不足している慢性低栄養状態
●血清アルブミン値はほぼ正常(軽度の低下が認められる場合もある)だが、体重減少が認められる
〈in-outの状況〉
食事摂取量の不足から、水不足による「高張性脱水」が考えられる②クワシオルコル
●エネルギーは総体的に保たれているが、タンパク質の不足が顕著な急性低栄養状態
●血清アルブミン値は低下するが、体重減少は少ない
〈in-outの状況〉
●ルブミンの低下から、膠質浸透圧が低下。「高張性脱水」が考えられる
●浮腫、胸水・腹水貯留へとつながりやすい③マラスムス性クワシオルコル
●マラスムスとクワシオルコルの混合型で、慢性的なエネルギー不足と極度のタンパク質不足が同時発生している低栄養状態
〈in-outの状況〉
①②の混在(文献2より引用、一部改変)
リフィーディングシンドロームによるin-outバランスへの影響
リフィーディングシンドローム(図1)は、栄養療法時の最も重篤な代謝性合併症です。長期の飢餓状態時に、大量の栄養(特に炭水化物)を急速に補給することによって起こる以下の代謝障害を指します 3。
この記事は会員限定記事です。






