ラウンド時にチェックしたい「急変未満の状態」。予後不良を防ぐためには、この状態を見落とさないことが大切です。急変後における治療の長期化によるリスクなどを含めて解説します。
*
皆さんはバイタルサインで体温や血圧・脈拍を計測しても、“呼吸数を計測しない”ということはないでしょうか。また、なぜ呼吸数が大事か、根拠をもって意識的にみることができているでしょうか。
日々のラウンドでは、患者さんのベッドサイドで多くの情報が得られます。しっかり患者さんをみられていれば、具体的な異常まで至らなくても「なんかヘン」を感じ取り、記録に残したり訪室の頻度を上げたりといった対応が可能です。
ところが、われわれ看護師の経過記録をみていてもよく経験することですが、そうした「なんかヘン」はベテラン看護師以外にはほとんど気づかれず、記録にも残りません。いわゆる急変徴候は気づける人が多いですが、じつは発見時にすでにけっこうな時間が経過していることもあります。
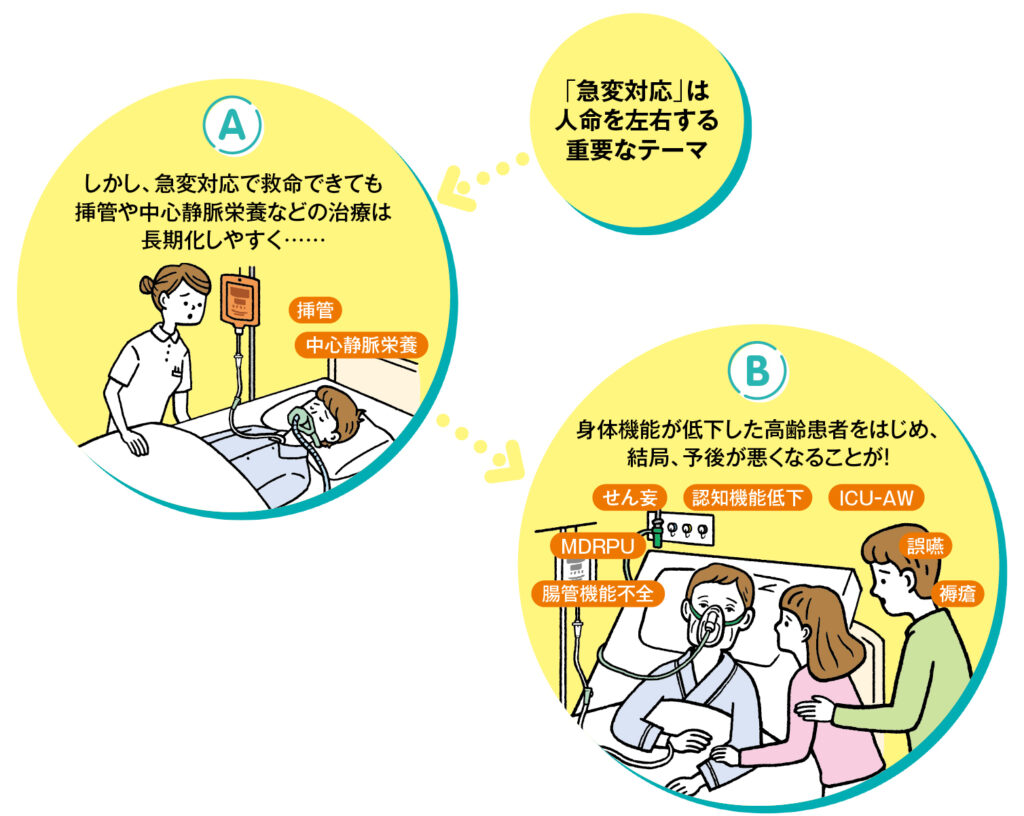
急変後は長期化しやすく予後が悪い
一般病棟で患者さんが重症化すると、多くの施設ではICUやHCUなどに移動して図1-Aのような治療を開始すると思います。当然ですが早期に対応し、治療が開始できれば救命率は上がります。
確かにICUなどでの集中治療は患者さんの生命維持(短期予後)に効果的ですし、救命したり合併症を防ぐのは当然のことです。しかし、こうした治療は継続を要するものが多く、治療が長期化していくことになります(図1-B)。
治療が長期化すると、せん妄や認知機能低下、誤嚥などによる呼吸器合併症、腸管機能不全、ICU-AW(ICU獲得性筋力低下)、褥瘡やMDRPU(医療関連機器褥瘡)などさまざまな有害事象が発生するリスクが高くなってきます。特に高齢の患者さんは身体機能の低下から、救命できても治療が難航し、結局、予後が悪くなることが多いです。
患者さんを守るため“急変未満”を見落とさない
これらの背景から昨今、患者さんの「長期予後」(ICU退室後や退院後の生命予後)が注目されています。救命や合併症対策などの短期予後の視点はもちろん大事ですが、侵襲の大きい治療は長期化しやすく、またそれに伴う弊害もあります。
患者さんの「長期予後」を考えると、一番は、あたりまえですが重症化させないことです。
急変や重症化を防ぐため、日ごろのラウンドでの「なんかヘン」、言うなれば“急変未満”の状態を見落とさない目が必要です。ルーチン化せず、意識的に患者さんをみるための、「呼吸」「意識」「循環」のポイントを次回から見ていきましょう。
※この記事は『エキスパートナース』2018年12月号特集を再構成したものです。当サイト内の文章・画像等の内容の無断転載および複製等の行為を禁じます。






