鎮静を伴う処置後は、病棟での急変に注意が必要です。今回は、事故を防ぐために知っておきたい、検査・処置室での鎮静管理について紹介。患者状態の評価がポイントとなります。
検査・処置室でのポイント
●検査・処置が終わった時点での患者状態の評価がとても大切
1)検査時の鎮静
検査・処置中の鎮静方法、観察、モニタリングに関しては今回くわしい記載は省略しますが、横浜市立大学附属病院では、鎮静マニュアルで以下のような事項を定めています。
●鎮静を行う検査・処置の手技ごとに各診療科でマニュアルを作成し(診療科ごとに鎮静方法を標準化する)、 毎年鎮静プロジェクトの審査・承認を得る。
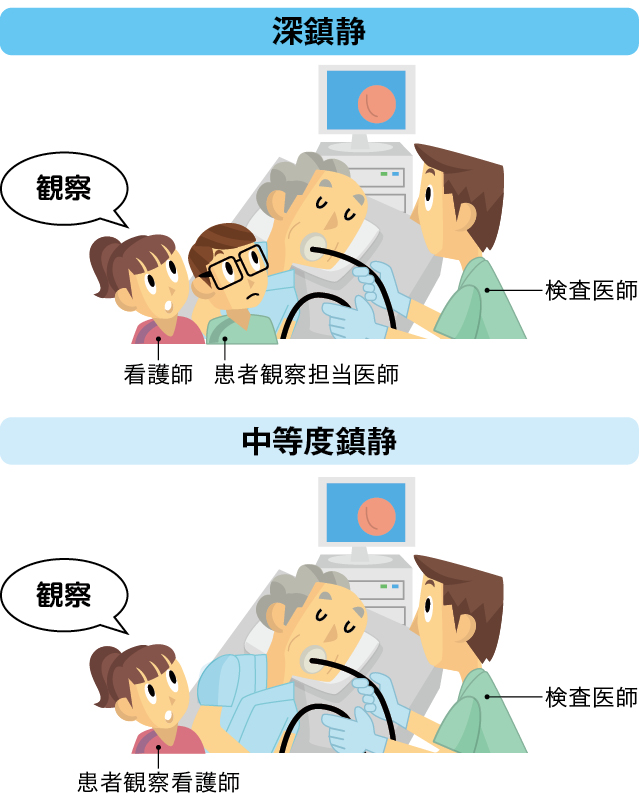
●鎮静中の患者さんの観察は、 検査・処置の施行医とは別の医師・看護師が行う。 具体的には、プロポフォールを使用する場合は必ず鎮静担当医師を配置し、 それ以外の薬剤による深鎮静時には、検査施行医師とは別の医師が患者さんの観察を行い、観察内視鏡などの中等度鎮静では看護師が観察を行っている(図1)。
●プロポフォール・ミダゾラム・ジアゼパム・フェンタニルを投与する際には呼気ガスモニタ(後述)を使用する。
●使用した鎮静薬の量、患者さんのバイタルサイン・鎮静度を記録に残す。
図1 検査・処置終了時の患者状態評価のポイント
2)退室前の評価
【第2回】・図1で示したように、処置が終了し侵害刺激が消失すると、鎮静レベルは一気に深くなります。処置中に上気道閉塞や呼吸抑制がみられなかった患者さんでも、刺激がなくなると、これらが生じる可能性があります。
そのため、【第2回】・図1で示したように、検査・処置が終了した時点で患者さんの評価を行うことが必要となりますが、重要なことは、患者さんに何も刺激を加えない状態で評価を行うということです。
処置台の上、あるいはストレッチャーに移したあとに身体的な刺激(体を揺らす、叩く)、言葉による刺激(話しかける)を与えない状態を可能であれば数分間保ち、呼吸数や上気道閉塞、そして呼びかけによる患者さんの反応を確認します。
この記事は会員限定記事です。







