ACPを繰り返し行う重要性や、患者さんの意思決定能力が十分でない場合のACPの進め方について紹介。看護師が行いたい、意思決定支援のポイントも解説します。
ACPで決めた方針は変更してもよい?
厚生労働省の『人生の最終段階における医療・ケアの決定プロセスに関するガイドライン』(改訂 平成30年3月)において、「本人の意思は変化しうるものであり、医療・ケアの方針についての話し合いは繰り返すことが重要である」と強調されています1。
時間経過、心身の状態の変化、医学的評価の変化、生活様式の変化などの患者さんを取り巻く状況の変化とともに移ろいゆく患者さんと家族の気持ちの変化を医療者は理解し、継続的な話し合いの機会をもつことで、患者さんの意思や希望を定期的に更新していくことが重要です。さらに、患者さんの病状の進行に応じて、ACPで話し合う内容を焦点化していきます。
患者・家族には、一度、方針を決定してもいつでも変更可能であることを伝えます。病状の変化とともに迷いが生じることも多々ありますので、いつでも話し合いの場を設けることを伝え、他に伝えたいことがないかを適宜確認することが大切です。
病状の進行によって、治療やケアの内容・療養の場を再考すべきタイミングがあります。具体的には、診断・告知の時期、維持・安定期、病状転換期(転移・再発・再燃時期、治療抵抗期、終末期への移行の時期)、医療機関や療養施設などの移行(変更)のタイミングが挙げられます。
特にこれらのタイミングでは、意識的に話し合いの機会を設けるように支援し、本人が自らの意思を伝えることが困難な状態となる可能性も見据えて、患者さんの家族など重要他者も含めて、繰り返し話し合うことが重要です。
意思決定能力が十分でない場合のACPの進め方は?
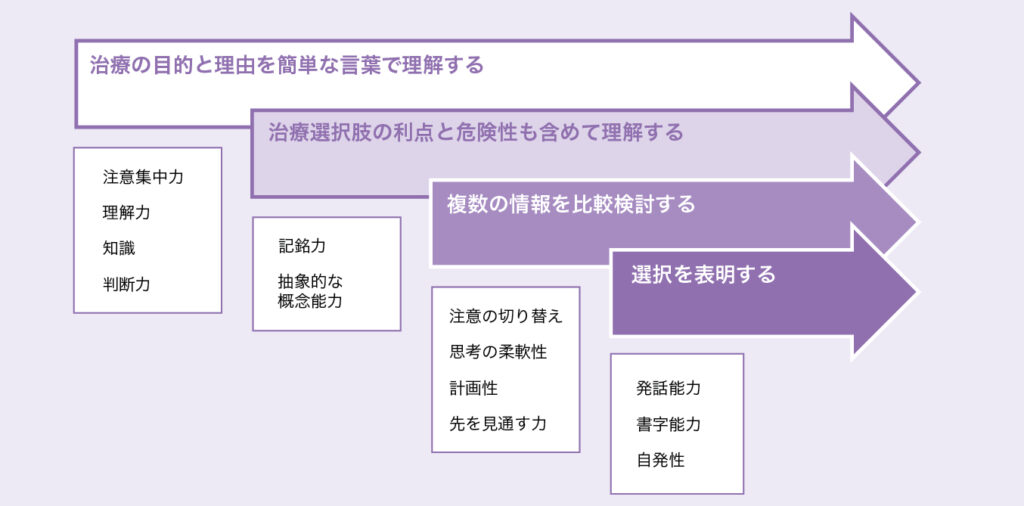
大前提として、どんな状況においても、患者さんの思いを知るための努力を忘れないことが大切です。まずは、患者本人の意思決定能力を医療チームで評価し、ゆっくり時間をかけて、わかりやすい言葉を用いて説明や問いかけを行い、患者さんが理解できているか、表情なども含めて反応を確認します(図1)2。
図1 医療同意能力に必要とされる認知機能
厚生労働省のガイドラインにおけるACP
厚生労働省の『人生の最終段階における医療の決定プロセスに関するガイドライン』で紹介されている図23を用いて、患者さんに意思決定能力が十分でない場合のACPについて説明します。
図2 人生の最終段階における医療とケアの話し合いのプロセス
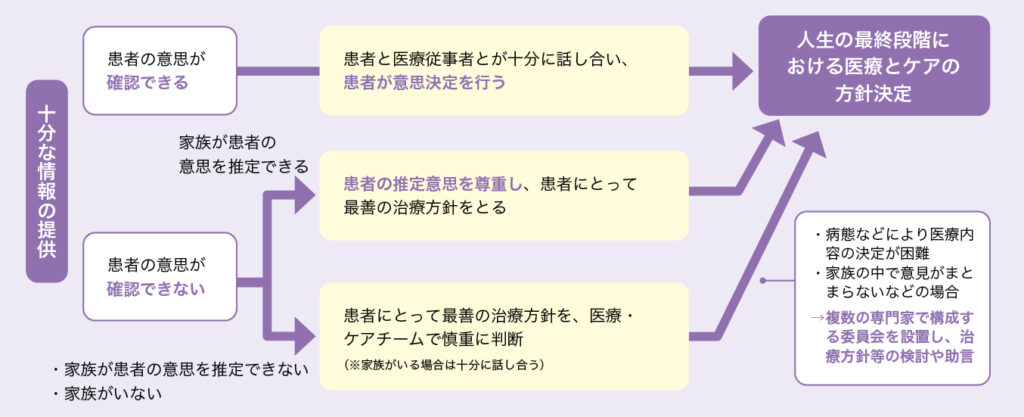
本人の意思決定能力が十分でなく、かつ家族など重要他者が患者本人の意向を推定できる場合は、家族などの推定する本人の推定意思を尊重して、患者さんにとって最善の医療・ケアの方針を選択します。この場合は、代理意思決定をするまでの経過を確認するとともに、その場にいない家族を含めた家族の思いの表出を促します。本人の願いや最善を考慮して、家族間で話し合いがされているか確認し、意見の相違がないか確認することが重要です。
家族の思いもしっかり聴きながら、本人の願いは何か、本人にとって何が最善かに常に立ち返り、家族が代理意思決定できるように医療・ケアチームで支援します。
一方で、本人の意思決定能力が十分でなく、かつ家族などが患者本人の意向を推定できない場合、もしくは家族などがいない場合は、本人にとって最善の医療・ケアの方針を医療・ケアチームで慎重に判断します。家族がいる場合は、家族も含め医療・ケアチームで十分に話し合います。
看護師による意思決定支援のポイントは?
看護師は患者さんの日常生活支援を通じて、ケアに対して嫌がる際の反応など言葉にならないサインを汲み取り、家族と医療・ケアチームとその情報を共有し、選択した方針に対する患者さんの反応を推定します。
この記事は会員限定記事です。







