日々進化する治療・ケアにかかわる用品がもたらした変化、活用する際の注意点などを紹介!今回はCGM(持続血糖モニタ)を取り上げます。血糖変動がその場で可視化できるなど、血糖管理におけるメリットや皮膚トラブルのリスクなどを解説します。
*
CGM(continuous glucose monitoring、持続血糖モニタ)は、お腹などの皮下組織に一時的に留置した専用のセンサ(電極)により、一定間隔で24時間以上、継続的に皮下組織間質液中のグルコース(ブドウ糖)値を測定できる装置で、“血糖版ホルター心電図”といえます。
SMBGによる値をCGMに入力して補正を行い、血糖値に類似した値をつぶさに示すことができます。日本で使用できるものの一例をご紹介します。
Personal CGM
リアルタイムにデータ表示がされるため「リアルタイムCGM」と呼ばれます。センサと記録機器が電波で交信し、その場での皮下組織間質液におけるグルコース値(ブドウ糖)が表示される機器です。持続皮下インスリン注入療法(continuous subcutaneous insulin infusion、CSII)を兼ねることができます。
値が一定の範囲を超えて上昇(もしくは下降)するとアラームで知らせてくれるため、患者自身で対応が可能ですが、あわせて血糖管理に関する総括的な患者教育が必要です。
図1 持続血糖測定(CGM 装置) Personal CGM
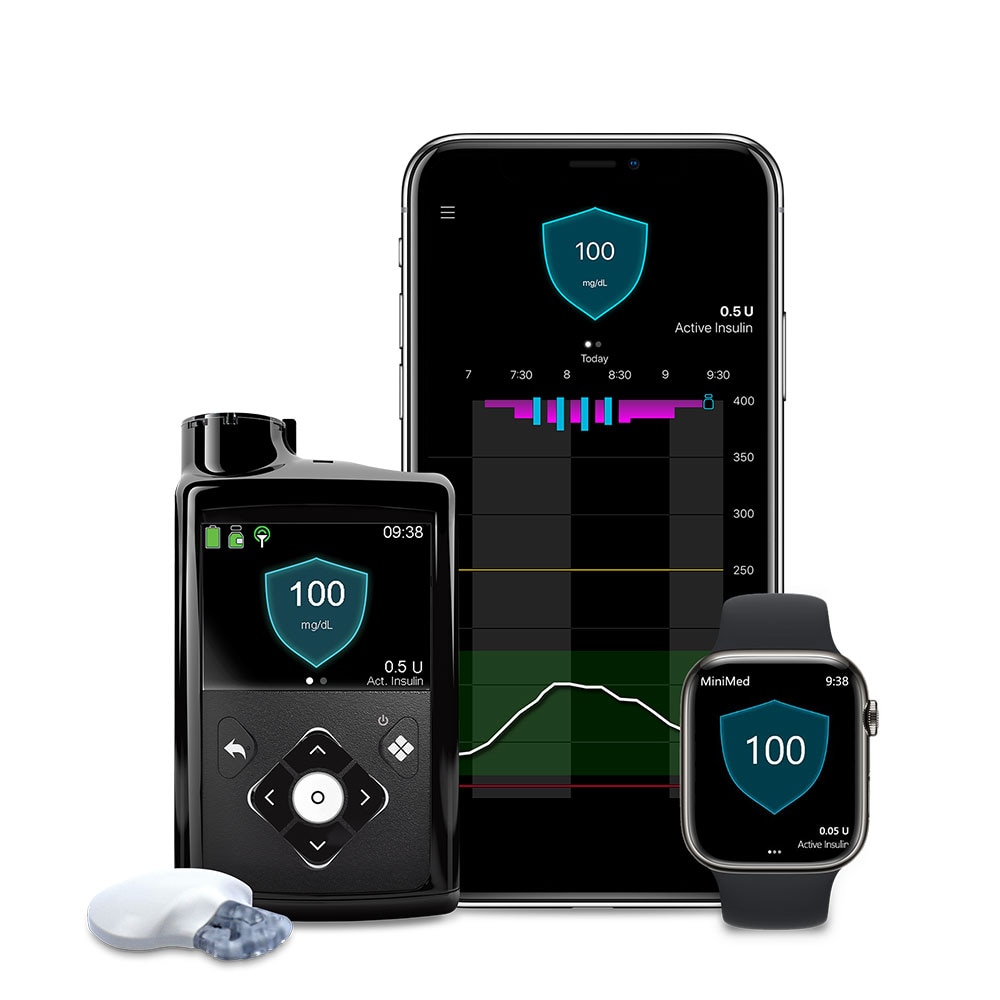
ミニメドTM780G システム(画像提供:日本メドトロニック株式会社)
●2023 年 11 月発売。リアルタイム CGM と連動し、インスリンポンプが基礎インスリンおよび補正インスリンを目標血糖値に向けて自動調整する AHCL(アドバンスハイブリッドクローズドループ)テクノロジーが搭載されている
●リアルタイム CGM での測定(グルコース値の表示)で必要であった定期的な較正(システムへの血糖値の入力)は不要となり、糖尿病管理における患者の負担は大きく軽減されている
以前は血糖変動を自己測定で的確に把握することが困難だった
血糖管理を行うためには血糖自己測定(SMBG)が不可欠ですが、測定回数が限られており、測定前後の傾向が確認できず、1日を通した血糖変動を的確に把握することは困難でした。
これを解決するためにCGM装置が欧米で開発されました。1999年に世界初のCGM機器が発売され、日本では2009年10月にようやく医療機器として認可され、2010年2月に保険適用となりました。
この記事は会員限定記事です。







