成人肺炎診療ガイドライン2024年版の改訂ポイントや活用方法とは? 市中肺炎、医療・介護関連肺炎、院内肺炎、人工呼吸器関連肺炎、それぞれの特徴や、誤嚥性肺炎の対応、重症度スコア「A-DROP」の活用方法など、ナースがおさえておきたい点を解説します。
ガイドラインに関する基本的なルール
●一般に、 ガイドラインは3~5年ごとに改訂されることが望ましいとされている。 また、 近年のガイドラインはシステマティックレビューによる編集が求められている
●推奨の決定でも、 公平性などを担保するために工夫した投票の形式が求められている
ガイドラインの更新頻度は、 作成母体の学会等の状況により多少異なる
日本医療機能評価機構(JCQHC)が運営するEBM普及推進事業(Minds)では、厚生労働省の委託で本邦のガイドライン作成の推進を行っています。医療は日進月歩であり、古いガイドラインを更新しないと、読者である医療従事者に正しい診療内容を伝えることができません。そのため、各ガイドラインは3年程度ごとの改訂が望ましいとされています。
もっとも、ガイドラインを作成するためには膨大な人手が必要となり、頻繁な改訂はあまり現実的ではありません。ガイドライン作成の母体は、各種学会や研究班であることが多く、執筆者の大半は本業の空き時間でガイドラインの作成をしており、実質的にはほぼボランティアになっています。そのため、3~5年ごとの改訂が理想ではありますが、改訂に10年程度を要するガイドラインも多数あります。
成人肺炎診療ガイドラインは2017年版以来、 システマティックレビューを採用
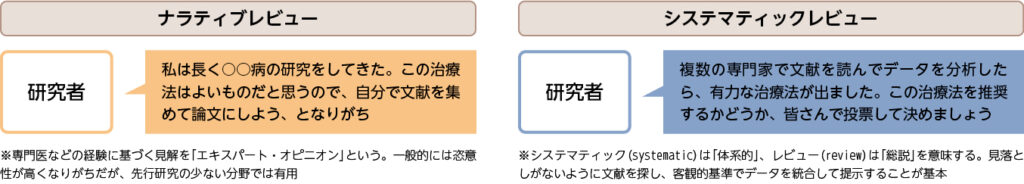
ガイドラインの執筆には、ナラティブレビューとシステマティックレビューという形式とがあります。前者は、専門家が自分の意見を執筆し、適宜文献を引用するスタイルです。後者は、複数の専門家が関係する文献をくまなく探し出し、公平な吟味のうえでデータ解析をして、治療方針を提示する形式です(例えば、本稿はナラティブレビューになります、図1)。
近年のガイドラインは、システマティックレビューの形式を用いることが重要視されています。これは、「特定の専門家の意見のみに基づいたガイドラインは偏った内容となるリスクがあるため、エビデンスをしっかり探し出してガイドラインを執筆するべきだ」という考え方に基づいています。成人肺炎診療ガイドラインも前版(2017年)からシステマティックレビューの形式を採用し、2024年版もそれを踏襲しています。
図1 ナラティブレビューとシステマティックレビューの比較
ガイドラインの臨床的疑問(CQ)も公平性を期して投票・設定
ガイドラインには臨床的疑問(clinical question:CQ)と呼ばれる疑問があります。例えば「Q.新人看護師に『エキスパートナース』の購入を推奨すべきか?」のような設問が多数あり、執筆委員の投票によって「A.新人看護師に『エキスパートナース』の購入を強く推奨すべきである」などといった推奨文を決定します。この際も、システマティックレビューによって集めたエビデンスを元に、幅広い投票者の意見が反映されるように工夫がなされます。例えば、「公開投票にすると有力な先生に遠慮してしまう」などの理由から、秘密投票にするなどの工夫があります。
高齢者への対応が、 成人肺炎診療ガイドラインのポイント
●成人肺炎診療ガイドラインの内容は、 本邦の高齢化に対応して変化している
●高齢の肺炎患者さんの場合、 高齢者特有の側面に配慮して治療の方針を決めていくことが求められる
肺炎は高齢者になるほど罹患率・死亡率が高い
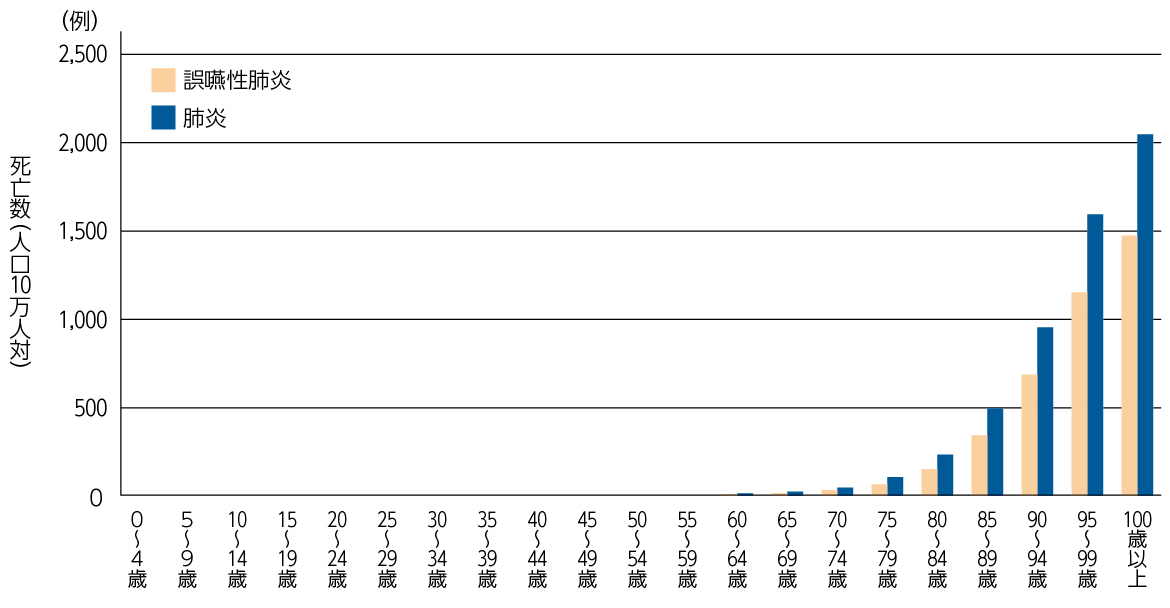
本邦は高齢化が著しく、2023年の時点で人口の約30%が65歳以上の高齢者です1。そして、肺炎は高齢者になるほど罹患率が高く、死亡率が上がります(図2)2。65歳未満で基礎疾患のない患者さんの肺炎はほとんどの場合、全力で救命することが求められます。一方、85歳以上の方の肺炎には「多様な疾患の終末状態」「老衰の経過の一部」という側面があり、本人や家族の意向に沿った治療方針が求められます。
特に高齢者では誤嚥性肺炎の要素が強く、治癒が難しくなり、治療がうまくいっても再発率は高くなります。感覚的には80歳を超えたくらいで、ICU入室や延命処置、人工呼吸器管理を望まない患者さんが半数を超える印象です。最終的な決定権は患者さん本人、そして本人の意思を推定しうる家族などの代理意思決定者に委ねられます(あくまで推定であり、家族などの意思自体ではないことに注意)。とはいえ、「自己決定権」の美名のもとに医療的意思決定を患者さんに丸投げする態度は、患者さんを困惑させます。患者背景を理解したうえで、医療従事者がほどよい落としどころに誘導する必要があります。
図2 肺炎の年齢階級別死亡率
ガイドラインの内容と活用方法
●肺炎診療ガイドラインは、 市中肺炎、 医療・介護関連肺炎、 院内肺炎、 人工呼吸器関連肺炎を幅広くカバーしているほか、 予防と治療の両方についての記載がある
●誤嚥性肺炎の対応(嚥下機能の低下による終末期状態だという理解、 誤嚥リスクの低減)にも活用できる
肺炎は市中肺炎、医療・介護関連肺炎、院内肺炎、人工呼吸器関連肺炎の4つに分類される
肺炎は発生場所などによって分類されます。市中肺炎は、特別な既往のない元気な人が罹患しうる肺炎です。医療・介護関連肺炎は、老人ホーム入居者や、特定の基礎疾患のある人の肺炎です。院内肺炎(HAP*1)は院内で、入院中の患者さんの間などで発生する肺炎です。そして院内肺炎のうち、人工呼吸器管理をされている患者さんがなりうる肺炎が人工呼吸器関連肺炎(VAP*2)になります。この分類の後ろ順に薬剤耐性菌リスクが上がり、死亡率も上がります。薬剤耐性菌リスクの高さは初期治療の抗菌薬選択に関連します(表1)。
*1【HAP】hospital-acquired pneumonia
*2【VAP】ventilator-associated pneumonia
表1 肺炎の分類別の耐性菌リスク・患者年齢・死亡率の比較
●市中肺炎
耐性菌リスク:低い
死亡率:低い
●医療・介護関連肺炎
肺性菌リスク:中程度
死亡率:中程度
●院内肺炎
肺性菌リスク:高い
死亡率:高い
●人工呼吸器関連肺炎
耐性菌リスク:とても高い
死亡率:とても高い
肺炎の予防として重要なのは、肺炎球菌ワクチン接種です。本邦ではニューモバックス®やプレベナー13®が広く用いられています(2024年10月1日より、小児に対してプレベナー20®の定期接種が開始)。これらの接種により、肺炎の発生、肺炎死亡率などを大幅に低下させることが可能です。入院診療で接種することは少ないですが、病院・診療所の外来では頻繁に用いられています。
誤嚥性肺炎では摂食・嚥下ケアと合わせた対応が重要
誤嚥性肺炎の対応では、「嚥下機能の低下による終末期状態」という理解が重要です。市中肺炎は、現状のエピソードを乗り越えれば回復しますが、嚥下機能が低下すると誤嚥性肺炎が繰り返して生じます。患者さんサイドとコミュニケーションをとったうえで、現状を理解してもらいつつアドバンス・ケア・プランニング(ACP*3)を適切に行う必要があります。
誤嚥リスクを下げるためには、食事指導(臥位でなく座位で食事する、とろみ剤を使用する、ゆっくり食べるなど)、口腔ケア、嚥下・呼吸リハビリテーション、向精神薬の適正利用、経鼻胃管の早期抜管などがあります。しかし、これらの策をもってしても、低下した嚥下機能を大幅に改善させることは困難です。
*3【ACP】advance care planning
ナースがおさえておきたいポイント
●市中肺炎にはA-DROPスコアという重症度スコアがあり、 同スコアで入院判断を行う
●口腔ケアにより、 肺炎のリスクを大幅に下げられることが近年、 報告された
●抗菌薬の使い方のトレンドを理解する(広域抗菌薬を控える、 スイッチ療法、 短期療法など)ことも重要
重症度スコア「A-DROP」の活用方法
市中肺炎にはA-DROPスコアという本邦独自のスコアリング指標があります(表2)3。年齢(A)・脱水(D)・呼吸不全(R)・意識変容(O)・血圧(P)の5項目で評価し、該当項目数をスコアとします。0点は外来診療、1~2点は状況により入院診療、3点以上は入院診療になります。4点以上は集中治療室への入室を検討します。
外来で市中肺炎を診療した際は、A-DROPスコアを基準にして入院の要否を判断することが基本です。医師の診療を見ながら頭のなかでこのスコアを数えると、その後の診療の流れを予測しやすくなります。
表2 A-DROPスコア

肺炎リスク低減における口腔ケアの重要性
口腔ケアにより、肺炎のリスクを大幅に下げられることが近年、報告されています。口腔ケアの方法としては、いわゆる歯みがきのほか、消毒薬のクロルヘキシジンを用いたうがいのエビデンスがあります。挿管患者、非挿管非肺炎患者に対して口腔ケア(歯みがき、クロルヘキシジンの使用等)を行うことにより、挿管患者の人工呼吸器関連肺炎発症、非挿管患者の初回肺炎発症、肺炎死亡がそれぞれ約半分に低減します4。
現在の診療現場の実情として、一般の入院患者に医師や看護師がつきっきりで口腔衛生指導を行うことは現実的ではありません。そこで、口腔ケアの重要性について、日々の会話のなかで、患者さんにお伝えしてもらえるとありがたいと思います。クロルヘキシジンは、アレルギー等のリスクを考慮し、諸外国よりも低濃度の製品が販売されています(商品名:コンクールF)。病院の売店でもしばしば取り扱いがあります。
広域抗菌薬の使用は慎重に
抗菌薬の選択は、選択肢がとても多いこと、正解が複数あること、医師により好みがあることなどの理由で、詳しく理解することが難しいと思います。そこで、抗菌薬使用のポイントとなる最近の概念をおさえておくと、医師の思考が理解しやすくなると思います。
まず、広域抗菌薬をなるべく避けることです。「広域」の定義には幅がありますが、代表的な薬剤耐性菌であるMRSAと緑膿菌をカバーする抗菌薬は、ここぞというときのために温存する姿勢が望まれます。広域抗菌薬を避けるのは、肺炎に限らず感染症治療全般の共通認識です。
肺炎治療においては、抗菌薬の有効性を確認したうえで、点滴抗菌薬を早め(治療開始から1週間以内)に経口薬に切り替えるスイッチ療法を実施して、早期退院することが好まれます。また、初期治療の反応がよい場合に抗菌薬を1週間以内で終了させる短期治療も好まれており、薬剤耐性菌出現の抑制に貢献します。
- 1.内閣府:令和6年版高齢社会白書(概要版).第1章 高齢化の状況【第1節】高齢化の状況及び【第2節】高齢期の暮らしの動向.
https://www8.cao.go.jp/kourei/whitepaper/w-2024/gaiyou/pdf/1s1s2s.pdf(2025.4.30アクセス)
2.厚生労働省:令和3年(2021)人口動態統計(報告書).
https://www.mhlw.go.jp/toukei/saikin/hw/jinkou/houkoku21/index.html(2025.4.30アクセス)
3.日本呼吸器学会成人肺炎診療ガイドライン2024作成委員会編:成人肺炎診療ガイドライン2024.メディカルレビュー社,東京,2024:31.
4.日本呼吸器学会成人肺炎診療ガイドライン2024作成委員会編:CQ20 肺炎の予防に口腔ケアは推奨されるか.成人肺炎診療ガイドライン2024.メディカルレビュー社,東京,2024:176-183.
※この記事は『エキスパートナース』2024年11月号記事を再構成したものです。当サイト内の文章・画像等の内容の無断転載および複製等の行為を禁じます。






