特に意識して水分出納(in-out)を確認すべき状況や病態とは?今回は水欠乏性脱水(高張性脱水)、Na欠乏性脱水(低張性脱水)、混合性脱水の症状や輸液対応を解説します。
「in-out(水分出納)をみるのはこんなとき!」の連載まとめはこちら
ベッドサイドで注意したい脱水のサイン
身体は、「ある一定量(体重のおよそ60%の水分量)の体液」と、「ある一定の体液濃度」を維持しています。その体液量と濃度の維持に主にかかわるのが、腎臓と、電解質であるNa+です。
脱水を起こすと、体内の水分量や濃度に変化が生じます。
水欠乏性脱水のサイン
頻脈や血圧低下は、急激な水だけの喪失(細胞外液の減少)のサインである場合があります。徐々に起こっている場合は、体重減少として現れる場合もあります。
この水だけを失った高張性脱水では、口渇感の訴えが出たりします。重症になると、口渇感を訴えられずせん妄や失見当識などの精神症状が現れます。
Na欠乏性脱水のサイン
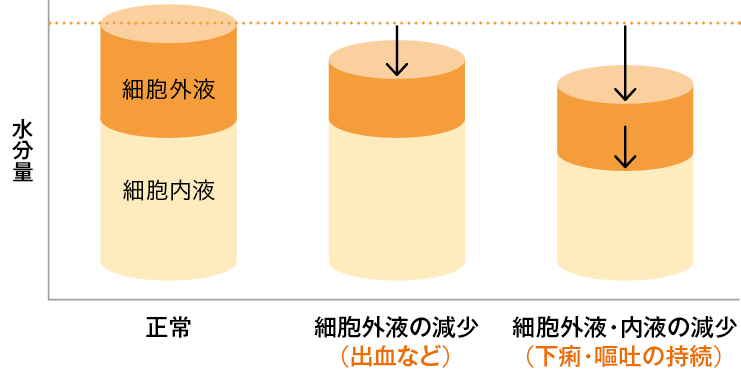
体液の不足の状況は図4のように、細胞外液もしくは細胞内液の減少、または“両者”の減少のいずれかになります。
水よりもNaが多く失われて低張性脱水となっているため、口渇感は現れても軽度で、倦怠感や脱力感、筋肉がつるなど、症状は神経や筋肉に現れます。
著しい低Na血症では、昏睡や全身性のけいれんなどが認められることもあります。体液不足時には、上記のほかにBUN/クレアチニン比、アルブミン、ヘマトクリットなどが上昇します。
図4 脱水による体液の不足
脱水時の尿の色、尿比重も観察を
脱水により身体の中の水分量が低下すると、腎臓では通常よりもさらに再吸収を促進するため、尿量は減少します。
すると、尿の水分は減少しますが、尿中の物質はそのまま排泄されるため、尿の色が濃くなります。
ただし、尿の色はビリルビンや血液(血尿)に影響されやすいので、色だけで尿の濃さを判断するのは注意が必要です。そこで、できれば尿比重を簡易的に測定するとよいでしょう。
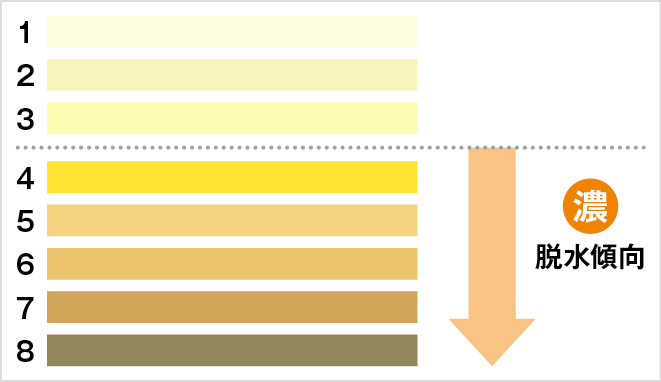
図5の「尿スケール4以上」は、比重が1.030以上で脱水傾向にあると考えられます。
図4 尿スケール
脱水の原因ごとの輸液の対応
脱水が軽~中等度であれば経口補水液で対応し、症状が重ければ輸液で対応します。
脱水の原因ごとの輸液の対応について、図6に示します。
ただし脱水の種類に限らず、図6のように1種類の輸液で水や電解質を補正することはほとんどありません。初期輸液(細胞外液)により循環動態が安定したら、欠乏輸液(生理食塩液や5%ブドウ糖など)と維持輸液(3号液など)で体液バランスの正常化を図ります。
図6 脱水の種類によって投与される輸液(極端な例)
●「水欠乏性脱水」(図1)の場合
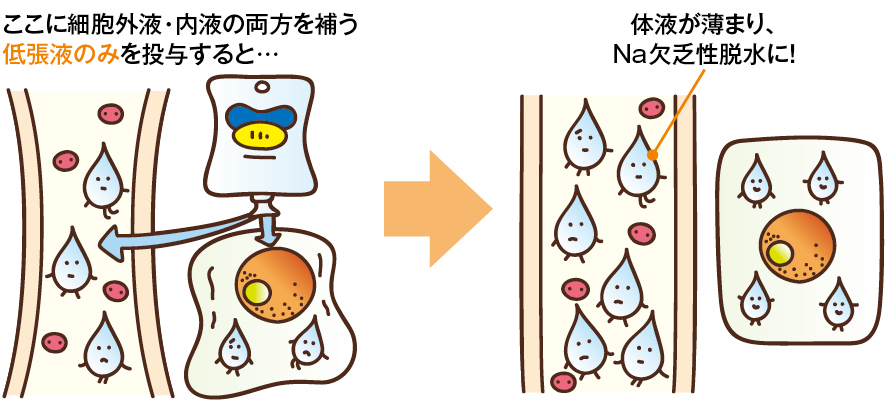
*ちなみにこれがNa欠乏性脱水(図2)なら、低張液のみを入れると進行する可能性がある
●「Na欠乏性脱水」(図2)の場合
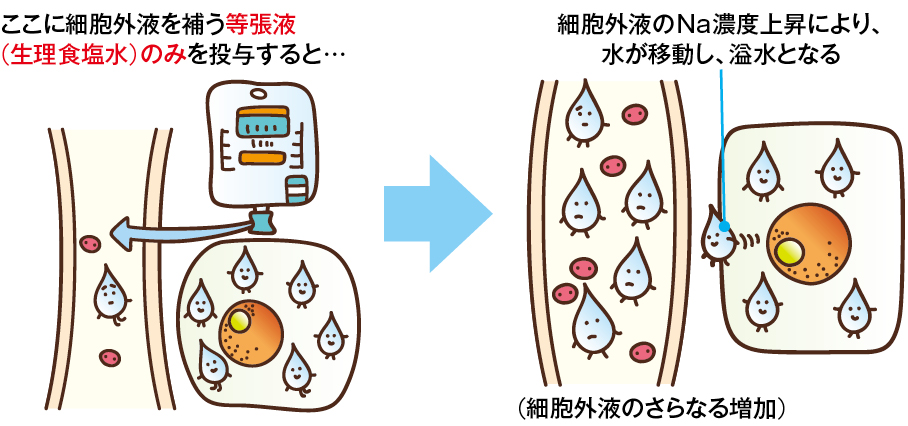
*ちなみにこれが水欠乏性脱水(図1)なら、細胞外液は満たされるが細胞内液は補充されない。細胞外液のNa濃度はさらに上昇する恐れも
⇒このように「低張液のみ」「等張液のみ」の対応では不十分。そのため実際には下記のような混合輸液が投与される
緊急性が高い状態には初期輸液を投与
循環血液量を確保し、循環動態を安定させる必要がある場合、急速な体液補正を目的とした初期輸液が投与されます。特に、低血圧、意識障害、ショックなどの状態を示している場合には緊急性が高く、急速かつ大量に行われます。
細胞外液保管(類似)液(等張液)※製品は一例
●生理食塩液
大塚生食注(画像提供:株式会社大塚製薬工場)
●乳酸リンゲル液

ラクテック®注(画像提供:株式会社大塚製薬工場)
この記事は会員限定記事です。






