食上げ(段階的摂食訓練)とは、摂食嚥下障害がある患者さんに対し、摂食の難易度が低い食形態から開始し、状況に応じて段階的に難易度を上げ、常食の摂取をめざす訓練のこと。嚥下訓練中の患者さんの食上げ時、看護師ができることとは?管理栄養士、言語聴覚士、歯科衛生士が解説します。

うめだうめだ
管理栄養士(RD)
管理栄養士、7年目。病院での厨房業務、クリニック、フィットネスでの食事指導を実施。食を通して患者さんを健康に導く。患者さんの栄養や食べるということに関して、多職種と積極的に連携をしていきたいと思っている。

みややんみややん
言語聴覚士(ST)
言語聴覚士、12年目。急性期、回復期病院、小児療育支援を経て、現在は訪問ST。食べる支援でこそ、各職種の重なりと連携が必要だと感じている。

ぴかりんぴかりん
歯科衛生士(DH)
歯科衛生士、4年目。現在までに大学病院、個人歯科医院(3医院)を経験。歯科と医科の連携がより密になるように、看護師さんの悩みには積極的に答えていきたいと思っている。
●管理栄養士(RD:Registered Dietitian)
病気の方や高齢で食事がとりづらくなっている方から、健康な方まで、1人ひとりに合わせて専門的な知識と技術をもって栄養指導や食事指導を行い、食から健康をサポートする。
●言語聴覚士(ST:Speech-Language-Hearing Therapist)
リハビリテーション(リハ)スタッフの1つ。脳卒中の後遺症や神経難病によって会話や発音がうまくできない、摂食嚥下障害があるなどの困難に対してリハビリ、サポートを行う。
●歯科衛生士(DH:Dental Hygienist)
患者さんの口腔ケアから歯・口腔疾患の治療の補助まで、幅広い業務を行う。歯科医師と患者さんとの架け橋となる存在。歯科領域のプロフェッショナルとして、患者さんに寄り添い、口腔内の健康をサポートする。
嚥下訓練中の患者さんの食上げ(段階的摂食訓練)について。段階を上げてもよいかどうか、判断が難しい…!
病棟の看護師です。脳出血の患者さんでペースト食・全粥を食べていますが、ここ最近はむせもなく、3食全量摂取できています。また、患者さん自身からも「普通のご飯が食べたい」と訴えがあるようになりました。しかし、残存歯が少ないうえに、義歯も合っていません。一方で、患者さんの食べる意欲は上がっています。
こうした食上げ*1時に、看護師にもできることはありますか?その際のポイントも知りたいです。
*1【食上げ(段階的摂食訓練)】摂食嚥下障害がある患者さんに対し、摂食の難易度が低い食形態から開始し、状況に応じて段階的に難易度を上げ、常食の摂取をめざす訓練。
毎日の食事をみているナースが食上げでできることを知ろう
食上げしてもよさそうと判断したとき、どのように食事の形態を変更していけばよいのか、どの職種にどういうお願いをしていけばよいのか。患者さんの食事にかかわる業務のなかで、これらの部分が曖昧になっているかもしれません。食事や嚥下、口腔内のことを専門とする職種にポイントを聞いてみました!
歯科依頼をして、義歯と口腔内のチェックをしよう
義歯が不適合の場合、無理に使用し続けることで患者さんの負担が大きくなってしまうことがあります。できれば、歯科依頼をして、義歯の修理や新しい義歯を作製することが望ましいです。
義歯の修理であれば、2〜3回程度の診察(2週間ほど)で終了しますが、新しく作製すると4〜5回程度の診察が必要となります(型取り、噛み合わせ確認、歯の色味の確認を経て完成、あるいは必要であれば修正を行い、1か月ほどかかることもあります)。
そのため、修理・新しい義歯の完成までのつなぎとして、短期であれば、義歯安定剤などを使用するとよいでしょう。注意してほしい点として、義歯安定剤の長期間の使用は、細菌繁殖の原因となります。2週間〜1か月程度で使用しましょう。
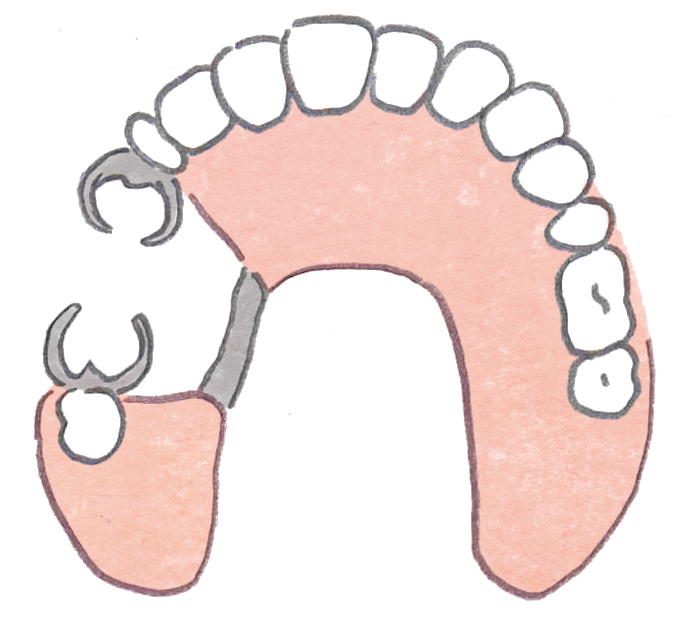
また残存歯が少ない場合、毎食後のケアが大切です。特に、クラスプ(義歯における金属の部分)がかかる歯は、義歯の安定を保つため非常に重要です(図1)。みがき残しや食べかすが付着しやすい部分でもあるので、義歯を外し、多方向から歯ブラシを当てて清掃を行うと効果的です。
図1 義歯のクラスプ(金属でできた部分)
咀嚼能力や嚥下機能に合わせて食形態を変えてみよう!
患者さんの食べる意欲が上がっている場合、患者さんが食べたいものを食べやすくなるような食形態の工夫が必要です。患者さんの咀嚼能力や嚥下機能に合わせて適切な食形態を選ぶことによって、誤嚥や食事中のむせを予防することができ、患者さんの食べる意欲を維持することにもつながります。
食形態は、病院によっても基準が違うと思いますが、常食・一口大食・きざみ食・ソフト食・ミキサー食・ペースト食などがあります。
例えばきざみ食は食べものを小さく刻んだ食事で、咀嚼能力が低下した人や入れ歯が合わない人に、一時的に提供する場合などに適しています。また、咀嚼が不十分だったり、舌がうまく動かない人は食塊がうまく作れず、飲み込み時にむせやすかったり、義歯と歯肉の隙間に食べものが挟まりやすいなどの障害もあります。このような場合は、副食にとろみをつけると食べやすくなったりもします。
患者さんに合わせて食形態を変えることを考えたときは、ぜひRDに相談してください。病室で対応できること、提供している食事で工夫できることを一緒に考えて、患者さんの食べる意欲をサポートしていきましょう。
咀嚼の様子・むせ・口の中をチェックしてみよう!
入れ歯と食形態を調整したら、その後見るポイントは以下の3つがあります。
①咀嚼の様子:咀嚼の際の顎の動きを見る
②むせの有無:むせたり、喉に詰まったりする様子がないか見る
③嚥下後の口の中をチェックする:口を開けてもらい、食べものの残渣がないか見る
それぞれ、①咀嚼時に顎が上下ではなく、ぐるぐると(キリンが草を食べているときのような動き)動いているか、②その後ごっくんと飲み込んで、むせたり、喉に溜まる(ガラガラ声になる)ことはないか、③可能であれば、飲み込んだ後に口を開けてもらい、食べものの残渣(ざんさ)がないか見てみましょう。
咀嚼することに疲れてしまい、食事が進まないのであれば、副食1品を形態アップすることから食上げを始める方法もあります。飲み込むときにむせる場合は、とろみをつけて対応します。口の中に残渣があれば、咀嚼しきれていないか、舌の動きが悪くなっているなどの可能性も考えられます。
その後、他の食事によって口腔内をきれいにできるなら許容範囲内ですが、他の食事を経ても残渣がみられる場合には、その食形態はまだ早いのかもしれません。口腔のリハビリテーションを実施するか、数品ずつ形態アップするところから始めてみましょう!
※この記事は『エキスパートナース』2021年10月号連載を再構成したものです。当サイト内の文章・画像等の内容の無断転載および複製等の行為を禁じます。






