余命告知から看取り期における看護のポイントとは?患者さん・家族へのかかわり方や、エンド・オブ・ライフケアの実践、多職種間での看護師の役割、非がん疾患患者の終末期における緩和ケアなどを解説します。
余命宣告に対する患者さん・家族の想いを把握する
病名を告知するということは、「真実を伝える」ということです。患者さんにとって、病名を告知されるというのは、バッドニュースであることが多いでしょう。余命を告知されたとき、大きな喪失感と悲しみが起こり、残された時間のなかで自分はどう生きていくのか、延命治療をどこまで続けるのか、といったさまざまな選択を迫られます。
米国の精神科医キューブラー・ロスは、「死の受容」として「否認」「怒り」「取引」「抑うつ」「受容」の心理過程があると述べています。それは、本人だけでなく家族も同様に、驚きや不安、悲しみを伴うことになります。医学的な「真実」が伝えられるとき、医師は患者さんの理解力や精神状況などから、伝える内容とタイミングを考慮し、「すべて」を語らない場合もあります。また、家族が「すべて」を患者さんに伝えることに抵抗がある場合、「すべて」を伝えないということもあります。
看護師が告知の場面に同席する際には、医療従事者側から見た「真実」をふまえつつ、患者さんが余命宣告された内容とそれに対しての想い、そして家族に伝えられた内容と想いを把握することが求められます。患者さんと家族の間で知っている情報や想いに乖離(かいり)があった場合(積極的に治療するかどうか、予後がどれくらいかなど)はそれを調整し、また同じベクトルで多職種がケアにかかわることができるように、コーディネートします。
病名告知・余命宣告は、エンド・オブ・ライフケア実践開始のタイミング
真実を伝えることは、医療従事者と患者さん・家族との信頼関係の上に成り立っています。そこには情報を伝えること以外に、つらい想いを共有することも含まれています。病名の告知と余命宣告を受けたときから、病とともにどのように生きていきたいかという意思決定支援(ACP*1)とそれを含む「その人が最期まで最善の生を生きること」を支える、エンド・オブ・ライフケアの実践が始まります。
エンド・オブ・ライフケアとは、「診断名、健康状態、年齢に関わらず、差し迫った死、あるいはいつか来たる死について考える人が、生が終わる時まで最善の生を生きることができるように支援すること」1と定義されています。このエンド・オブ・ライフケアのなかに、意思決定支援は含まれています(質の高いエンド・オブ・ライフケア実践の構成要素参照)1。
非がん疾患患者の終末期の場合は、慢性の呼吸器疾患や腎不全、心不全などの各症状によって認知機能の低下が見られることが多く、そのような状態になれば、意思決定能力が低下していることがあります。
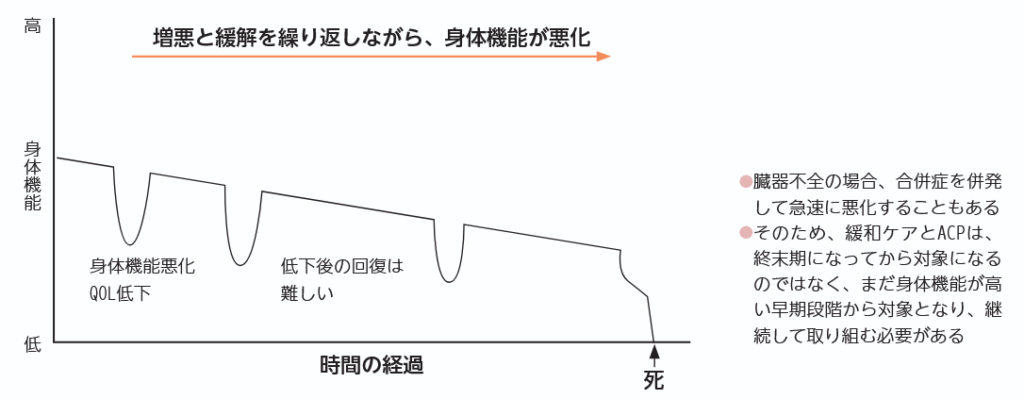
また臓器不全の場合は、増悪と寛解を繰り返しながら徐々に身体機能が悪化すること、合併症を併発し急速に悪化する状態になることもあります。図2は非がん疾患(心・肺疾患)患者がたどる疾患の“軌道”です2。このように意思決定支援に早期から取り組み、継続して行うことが必要になってきます。
図2 非がん疾患(心・肺疾患)における終末期へと向かう疾患軌道
意思決定支援と多職種連携
入院の場合は院内スタッフと、自宅療養の場合は在宅医・訪問看護と連携する
余命宣告を受ける場面は、外来受診時もしくは入院中になります。
外来受診時であれば、外来の担当看護師がコーディネーターとなり、これから入院加療が必要な場合は、病棟看護師あるいは緩和ケア医、緩和ケア病棟の看護師に看護サマリーの内容を詳細に伝えます。
また、自宅で療養することを希望した場合は、家族の意思を確認したあと地域連携室の看護師やMSW(メディカル・ソーシャルワーカー)を通してケアマネジャーに伝え、福祉用具の準備や介護サービスの調整、在宅医・訪問看護ステーションとの連携を図っていきます。
看護師は患者さん・家族との信頼関係を築き、意思や価値観、人生の希望、生活の意向を引き出せるようにコミュニケーションをとっていきます。特に非がん性疾患の患者さんの場合は、予後予測が困難であることや、COPDの患者さんの場合、告知が「将来的に起こりえる状況を含む終末期医療の説明により患者さんが希望を失うのではないかとの医療従事者の懸念などのために、積極的には行われていない」3現状があり、患者さんはこれからの生き方に対して十分に考える機会が少なくなる可能性が考えられます。
また、告知されたときの身体の状態では、「今はまだ動くことができているのに」といったとまどいが見られることもあります。家族も同様に、患者さんの様子から今後起こりうることを実感することが難しく、状況を受け入れがたい場合もあります。
治療場所の移行時に介入し、その時々で揺らぐ意思を支える
介入のタイミングは、在宅から入院、入院から在宅への移行時です。患者さんが自分の身体状況の変化を実感しやすい状態であるため、その時点で体の状態をどうとらえているのか、どういった想いを抱えているのかを聞き出しやすくなります。
意思決定支援は本人・家族と医療従事者を交え、何度も話し合いの場をもつ必要があります。非がん疾患患者の場合、積極的に治療を行うことが苦痛症状の緩和につながることがあります。そのため、そのときの身体状況によって治療方針や気持ちが変化すれば、本人と家族に揺らぎが生じる可能性が大いにあります。また、本人と家族の意思にすれ違いがある場合は、本人あるいは家族のどちらか一方に揺らぎが生じることもあります。
看護師はこのような患者さんや家族の状況を把握し、患者さんと家族にとって必要な情報やケアは何かをアセスメントし、医学的な状況と治療法について適切な情報提供を行います。患者さんに適した最善のケアを受けることができるように、緩和ケアにかかわる多職種との連携を行っていきます。看護師が情報共有を行い、チームの調整役になることで、皆が同じベクトルを向きながら各職種が専門性を発揮することができます。
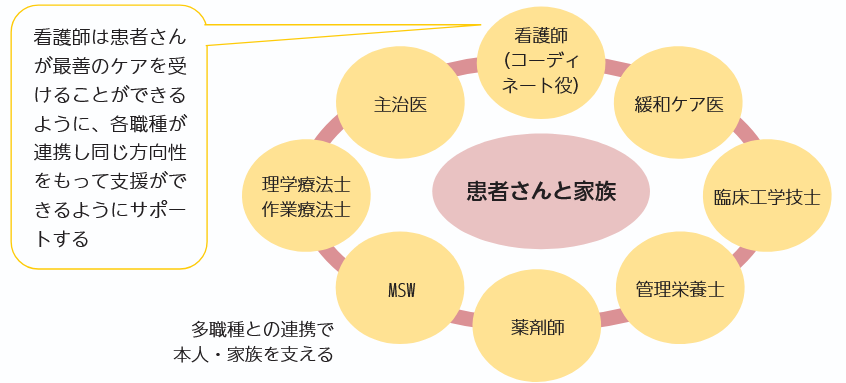
連携にかかわる多職種は疾患によっても異なりますが、主治医・緩和ケア医・看護師・薬剤師・管理栄養士・MSW・理学療法士・作業療法士・臨床工学技士など、疾患の治療にかかわる多職種が、治療の方向性や本人・家族の意思を共有して連携を行っていきます。患者さんが望む生き方に沿うように、一番身近にいる看護師が多職種のコーディネート役として動くことが重要なのです(図1)。
図1 多職種における看護師の役割
非がん疾患患者の終末期におけるケア
苦痛が最小限となるよう、緩和ケアを併用して行う
この記事は会員限定記事です。







