余命告知や病状の説明など、繊細で難しい場面が続く終末期のケア。終末期の定義を確認し、近年の主な死因や、緩和ケアの対象となる非がん疾患の特徴を解説します。
非がん疾患患者の終末期における看護師の役割とは?
2020年3月より日本でも猛威を振るった新型コロナウイルス感染症(COVID-19)は、人々の生活様式を一変させました。また私たち医療・介護従事者も、感染対策の基本として「人との接触をできる限り避ける」という方法をとり、病院や施設では、面会制限や面会禁止など、さまざまな制限が設けられてきました。2023年現在(執筆当時)でも、医療の世界は完全に元通りになったわけではありません。
病院や施設のなかであたりまえのようにできていた家族とのかかわり、家族看護ができなくなり、新型コロナウイルス感染拡大のなかで看護師として働きはじめた皆さんは、その状況があたりまえとなっていると思います。また、少ない人員のなかで人との接触を最小限にしてきたこの数年間は、先輩の看護を見たり、自分の悩みを共有して知恵を出し合ったりする支援者どうしのつながりも絶たれてしまいました。
しかし、この記事を読んでいる皆さんは、あらためて、患者さんや家族を支援するために何が大切かを見つけ出そうとされているのではないでしょうか。
そこで今回は、新型コロナウイルス感染拡大を経て求められる、非がん疾患患者の終末期における看護師の役割について考えていきたいと思います。看護師だからできることが、きっと見つかるはずです。
緩和ケアの対象は?
世界保健機関(WHO)が2002年に発表した緩和ケアの定義において、緩和ケアの対象は、「生命を脅かす病に関連する問題に直面している患者とその家族」1と明記されており、生命を脅かす疾患をもつすべての人々は、緩和ケアを受ける権利があるとされています。
またWHOでは、緩和ケアを必要とする主な疾患として、表1を挙げています2。
表1 WHOが挙げる、「緩和ケアを必要とする主な疾患」
●心血管疾患 ●がん ●慢性閉塞性肺疾患(COPD)
●後天性免疫不全症候群(AIDS) ●糖尿病
●腎不全 ●肝不全 ●多発性硬化症
●パーキンソン病 ●関節リウマチ ● 神経疾患
●認知症 ●先天性疾患 ●薬剤耐性結核
(文献2を参考に作成)
終末期の定義とは?
ここで、「終末期の定義」について整理したいと思います。
終末期とは、人生の最期の時期を指す言葉です。全日本病院協会の『終末期医療に関するガイドライン~よりよい終末期を迎えるために~』では、終末期を次のように定義しています3。
1.複数の医師が客観的な情報を基に、治療により病気の回復が期待できないと判断すること
2.患者さんが意識や判断力を失った場合を除き、患者さん・家族・医師・看護師等の関係者が納得すること
3.患者さん・家族・医師・看護師等の関係者が死を予測し対応を考えること
このガイドラインの注釈には、「救命救急の場では発症から数日以内の短い期間で終末期と判断されることも多いのですが、癌や難病の末期などでは1~2ヶ月ということもあります。また、重い脳卒中後遺症などでは、数年前からいずれ死が訪れることが予測されることがあるものの、間近な死を予測することが出来るのは生命に関する容態が悪化してからとなります。
したがって終末期を期間で決めることは必ずしも容易ではなく、また適当ではありません」3と記載されています。
近年の主な死因は?
終末期を明確に決めることは難しいですが、終末期に至った際に、どのように対応したらよいかを、疾患別予後予測モデルをもとにあらかじめ本人や家族と医療従事者が対話を通して考えておくことが必要であると思います(図1)4。
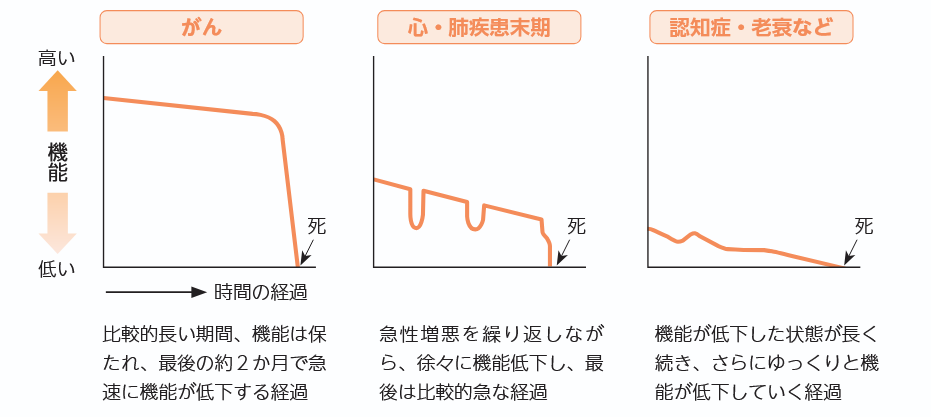
日本の緩和ケア対象疾患は、がんを中心に広まってきました。そのため、「緩和ケア=がん患者」というイメージが強いのではないでしょうか。しかし、がんによる死亡者数よりも、それ以外の疾患で亡くなる人のほうが圧倒的に多いのです。
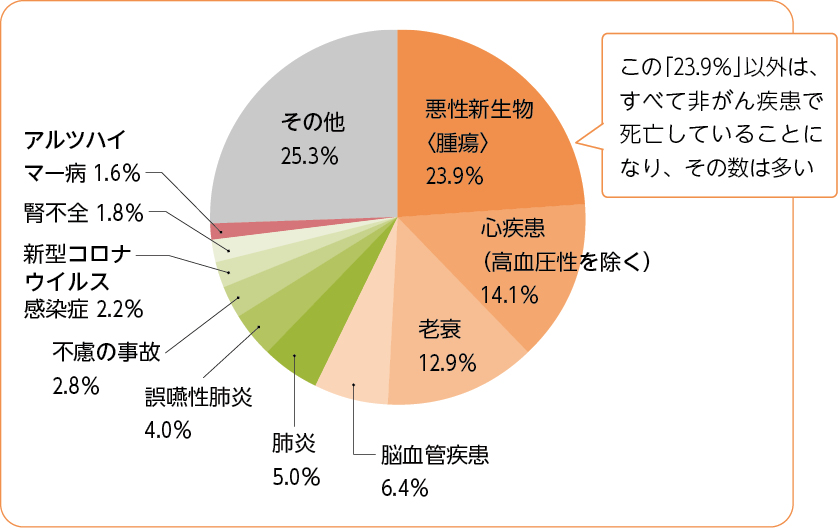
実際に、令和6(2024)年の厚生労働省が発表した人口動態統計を見ると、死亡数は160万5,378人で、そのなかでも悪性新生物〈腫瘍〉の死亡数は38万4,111人(死亡総数に占める割合は23.9%)、前年と同様死因順位の第1位となっています5。しかし、それ以外の非がん疾患の死亡数はがんを含めない人数となるため、圧倒的に多いことがわかると思います(図2)。
余談ですが、死因で2番目に多かったのが「心疾患(高血圧性を除く)」の22万6,388人、3番目は「老衰」で20万6,887人でした5。特に老衰は前年より1万7,000人近く増加しており、社会の高齢化を反映して、死亡率は2005年以降急上昇しています。
非がん疾患の特徴は?
人口動態や疾病構造が変化するなかで、非がん疾患患者に関するさまざまな苦痛や困難が明らかとなっています。そして、今までがん患者を中心に発展してきた緩和ケアは、非がん疾患患者も含めた、生命を脅かす疾患による問題に直面している患者さんとその家族を対象として、さらに普及・発展することが求められています。
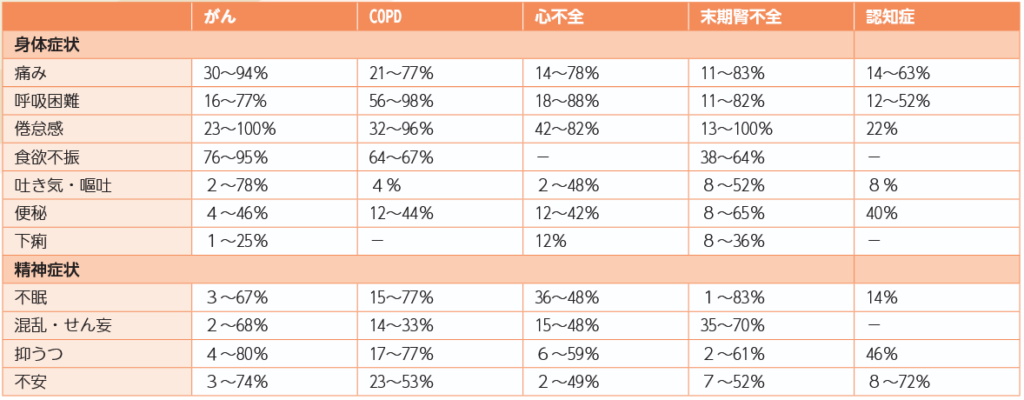
非がん疾患の特徴として、がんとは異なり、予後予測が難しいところがあります。そのため、緩和ケアが必要な患者さんを見定めることは容易ではありません。しかし、非がん疾患の終末期の症状については、痛み・倦怠感・食欲低下・呼吸困難・不安など、さまざまな身体的・精神的症状を感じていることが明らかになっています(表2)6。
(第1回)
- 1.日本緩和医療学会ホームページ:「WHO(世界保健機関)による緩和ケアの定(2002)」定訳.
https://www.jspm.ne.jp/information/WHO/index.html(2026.3.19アクセス)
2.WHOホームページ:Palliative care.
https://www.who.int/news-room/fact-sheets/detail/palliative-care(2026.3.19アクセス)
3.全日本病院協会:終末期医療に関するガイドライン~よりよい終末期を迎えるために~.
https://www.ajha.or.jp/voice/pdf/161122_1.pdf(2026.3.19アクセス)
4.日本終末期ケア協会監修:終末期ケア専門士 公式テキスト 第2版.アステッキ,兵庫,2023:236.
5.厚生労働省:令和6年(2024)人口動態統計(確定数)の概況 第6表 性別にみた死因順位(第10位まで)別死亡数・死亡率(人口10万対)・構成割合.
https://www.mhlw.go.jp/toukei/saikin/hw/jinkou/kakutei24/dl/10_h8.pdf(2026.3.19アクセス)
6.Moens K,Higginson IJ,Harding R:Are there differences in the prevalence of palliative care-related problems in people living with advanced cancer and eight non-cancer
conditions? A systematic review.J Pain Symptom Manage 2014;48(4):660-677.
※この記事は『エキスパートナース』2023年10月号特集を再構成したものです。当サイト内の文章・画像等の内容の無断転載および複製等の行為を禁じます。







