運動麻痺(運動障害)の基礎知識を紹介。症状や鑑別方法、種類、脳卒中の可能性をチェックする評価方法、対応方法など、看護師が知っておきたいポイントを解説します。
運動麻痺
●運動麻痺の種類
●脳卒中の所見(FAST)
●麻痺の評価(腕・下腿落下試験、上肢・下肢のバレー徴候)
●MMT(徒手筋力テスト)
↓気づきたいポイント
身体の片側が動かない
座位になっていると傾いてしまう
片側を引きずるように歩いている
左手で皿を持たずに食べる
左右で握る力が異なる
運動麻痺の症状・徴候は?
ベッドサイドで突然、左上下肢などの身体の片側が動かなくなったら、看護師は“何かしらの異常”だと気づくでしょう。しかし、歩けるのに片側だけ引きずるように歩き出したり、食事のときの食べ方がぎこちなかったりしたら、異常の判断に迷うこともあると思います。
あるいは逆に、高次脳機能障害による失語や、注意障害、身体失認により、“手を握る”などの指示された動作ができなかったりすることで、最初の判断で「運動麻痺ではないか」と取り違えてしまうことがあります(私が経験した患者では、右半身の麻痺の問診時、「右手の離握手ができない」「腕の挙上動作ができない」などと一見、右上下肢の麻痺のように見えたものの、「髪の毛を触る」「足を組む」などの無意識の動作は右上下肢でも自然に行えており、結果として脳出血による高次脳機能障害が原因による症状で、運動麻痺ではなかったことがあります)。なかでも高次脳機能障害は急性期の状態で判断することが難しいこともあり、“指示された動作ができない=運動麻痺”と決めつけないように、注意力や言葉の理解度などもあわせて観察することが大切です。
既往に運動麻痺のある脳卒中の患者について、「ウェルニッケマン肢位」という姿勢で、上肢や下肢が独特の肢位で拘縮している姿を見かけたことがあると思います(図1)。運動麻痺により、“動かさないで”いたり、“動かせないで”いたりすると、廃用による筋肉の萎縮が起こり、関節周囲の軟部組織の拘縮につながります。結果として、衣服の着脱や食事時など日常生活に支障をきたすようになります。少しでも日常生活のなかで必要な行為が自立、もしくは少しの介助でできるよう、急性期からのかかわりが必要です。
図1 ウェルニッケマン肢位

運動麻痺の事例
●左上下肢が“突然”動かなくなった(急な運動障害)
●椅子に座っていても、左側に体が傾き、腕が下がっている
事例が起こったのはなぜ?
■「脳出血」による“上位運動ニューロンの障害”からくる運動麻痺
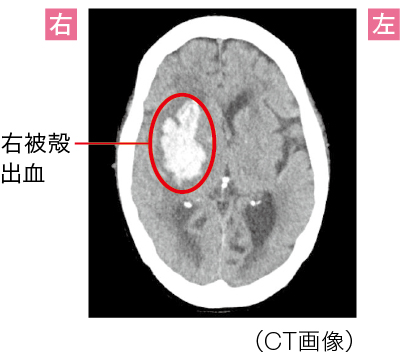
●左片麻痺が突然に発症したことから、脳に病変が起こっている可能性が考えられた
●上肢・下肢のバレー徴候で、左片麻痺が確認できた
●CTにより右被殻出血がわかり、内包後脚の障害により、病巣とは逆(左側)に上下肢の片麻痺が起こったとわかった
●運動障害とは?
麻痺のある患者さんがもつ合併症の1つ、運動障害について紹介しています。
運動麻痺のメカニズムと鑑別のポイント
1)運動障害(運動麻痺)のメカニズム・種類
前回の記事で「運動神経の伝達」について説明したように、運動の指令は、一次運動野から上位運動ニューロンが内包後脚を通り、延髄で錐体交叉し、対側の脊髄を通り、脊髄前角で下位運動ニューロンとなり、四肢へと出されます。
このうち、上位運動ニューロンの障害を「中枢性麻痺」、下位運動ニューロンの障害を「末梢性麻痺」といい、この錐体路のいずれかの場所に障害が起こると運動麻痺が起こります。
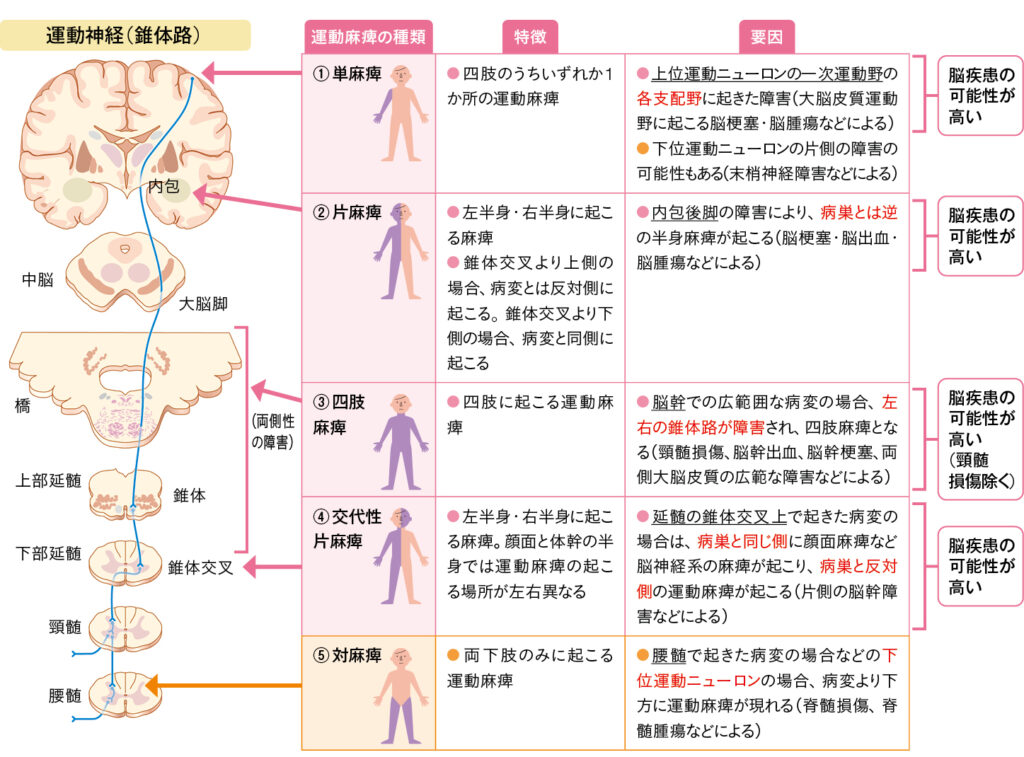
麻痺が“片側の上肢のみ”の運動麻痺であったり、“半身の運動麻痺”が起こったりするのは、どこの部分が障害されるかによって異なってきます(表1)。
例えば大脳に障害が起こった場合、錐体交叉を通り、反対側に障害が出ます。また、脳幹の障害では左半身と右半身の両方の指令が通るため四肢麻痺となります。錐体交叉より下位の障害では障害と同じ場所での運動麻痺が起こります。なお、脳卒中などの脳の障害による場合では、四肢や半身麻痺などはあっても“両下肢のみ”の障害が起こることはないため、脊髄など他の部分での原因疾患を検索する必要があります。
また、運動麻痺には、完全に動かせない完全麻痺と、軽度~中等度の麻痺を伴う不全麻痺があります。
表1 運動障害(運動麻痺)の種類
2)痙性麻痺・弛緩性麻痺
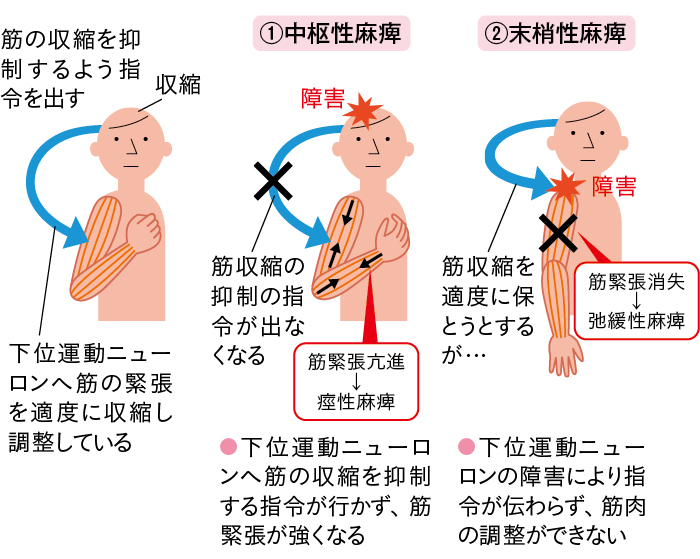
ふだん、私たちの筋緊張は適度に収縮して調整されていますが、「中枢性麻痺」(図2-①)では、下位運動ニューロンの筋収縮を適度に保つはたらきが障害されることで、過度の筋収縮が筋に入り、痙性麻痺が起こります。
一方、「末梢性麻痺」(図2-②)では、筋収縮を保つ指令が中枢から送られても伝わらず、筋の適度な緊張が起こらなくなり、 弛緩性麻痺となります。
脳卒中の急性期の場合、中枢性麻痺でも初期は筋肉の収縮が起こらずに弛緩性麻痺となり、徐々に痙性麻痺へと移行していくことがあります。
図2 中枢性麻痺(痙性麻痺)と末梢性麻痺(弛緩性麻痺)
3)画像による判断
片手のみ”の運動麻痺が起きた場合、手へとつながる下位運動ニューロンの障害だけではなく、上位運動ニューロンの一次運動野の“手の運動を支配する部分”に限局した脳梗塞などが起きたときも、同じ症状が出現します。よって、運動麻痺の状態だけではどの部分が障害されたか断定はできず、また「脳梗塞か」「脳出血か」などの判別も困難です。原因疾患の治療のためにも、CTなどの画像所見が重要なポイントとなります。
特に脳卒中の場合、脳出血はCTで判別が可能ですが、超急性期の脳梗塞の場合はCTでは判別が困難なことがあり、MRIにて脳梗塞の診断が行われます。その他、低血糖、電解質異常、脱髄性疾患(多発性硬化症ほか)、精神疾患などが原因の場合もあり、採血や、必要に応じて髄液検査、筋電図なども行われます。
運動麻痺の観察ポイント
この記事は会員限定記事です。






