看護師が臨床現場で活かせる「腎臓病」の知識をわかりやすく紹介!今回は、腎臓病によって起こる症状や病態について解説します。
※この記事は『エキスパートナース』2025年8月臨時増刊号「ナースがベッドサイドで必要な病態生理が身につく 腎臓病と透析の集中講座」の内容を抜粋したものです。
腎臓病の症状は多岐にわたりますが、「どうしてこの症状が出るのか」の理屈と、それによる区分けを学びましょう。
「腎臓が悪いと、患者さんに何が起こるのですか?」
よい質問です。そして、なかなか答えにくい質問でもあります。
まずは、急性期に起こる症状を整理しておきましょう。尿が出ないことで身体のバランスが崩れるため、以下の2つの症状がメインになります。それらが原因で起こる病態も合わせて確認しましょう。
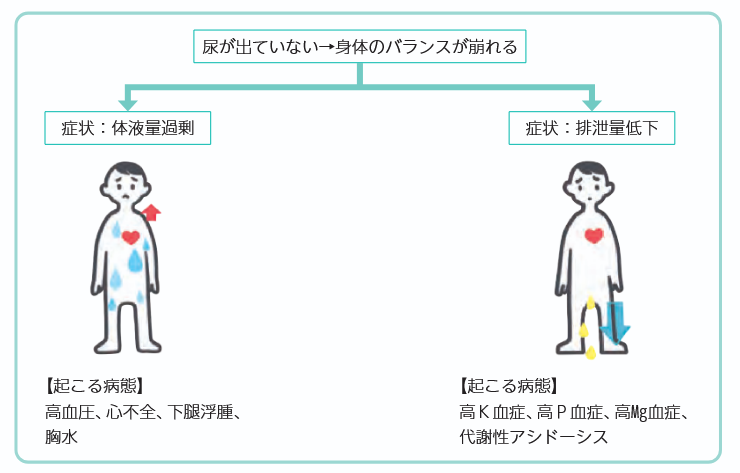
体液量過剰の心不全のマネージメントは、利尿薬を使って体液量を減らすことになります。
また、高K血症による徐脈で影響があるときには、GI(グルコースインスリン)療法などでKを細胞内に押し込む治療をしますが、十分に尿量が確保できない場合には、腎臓の代わりのはたらきをするために、血液透析などをする必要が出てくる場合もあります。
慢性期症状の説明はなかなか難しいです。腎臓の内分泌的なはたらきとしては、
●エリスロポエチンによる貧血の改善
●ビタミンDの活性化によるCa↑
がありますので、腎性貧血が進行すれば労作時の息切れなどが生じることがしばしばあります(患者さんに尋ねるときは、「昨年の今ごろと同じくらい元気(息切れせず)に歩けていますか?」とか「昨年は、2階によく上がっていませんでしたか?」とか「昨年と同じくらい階段を使っていますか?」なんて聞くとよいです)。腎性貧血はゆっくり進行するために、自覚症状に乏しいことがあり、これらの腎性貧血の症状を「年のせい」にしていることがしばしばあります。そのため、具体的な活動量の変化についても確認しましょう(表1)。
表1 活動量を確認するための具体的な質問
〈よい例〉
「最近、家の2階に上がっていますか」
「いえ、最近は階段がつらくて…」〈NG例〉
「特に変わりありませんか?」
「はい。特に変わりありません」
腎臓だけが悪いときに考える疾患
腎臓病をみたときに意識するべき視点は「腎臓だけが悪いのか?」「腎臓も悪いのか?」の2つです。
「腎臓だけ悪い」病気の代表がIgA腎症になります。IgA腎症とは、IgAを主体とする免疫複合体が腎臓のメサンギウム領域に沈着して炎症を起こし、糸球体数が減少していく病気ととらえていただければよいです。この場合は、身体の他の血管はそれほど傷んでいないととらえます(もちろん、年齢や併存疾患に左右されます)。
腎臓も悪いときに考える疾患
「腎臓も悪い病気」としては、高血圧や糖尿病による腎障害です。これらの疾患は血管のダメージを主体とした疾患で、腎臓の血管“も”傷んだととらえるので、この場合は心血管合併症が多いことを意識しながら診療にあたる必要があります。
他にも膠原病に関連した病気で、例えば「SLE(全身性エリテマトーデス)に合併するループス腎炎」「全身性強皮症に伴う強皮症腎クリーゼ」などは、それぞれの膠原病で起こることを意識しながら腎臓病のケアをしていく必要があります(表2)。
表2 膠原病に関連した疾患で注意するもの
ループス腎炎
・糸球体に、SLEに起因する免疫複合体の沈着、細胞の増殖、微小血栓や壊死などが発生する
・関節痛、発熱、蝶形紅斑などがみられることがある
・タンパク尿に加え、顕微鏡的血尿、浮腫、高血圧症の合併などもみられる
*免疫複合体は、内皮下・上皮下・メサンギウム等、いろいろな場所に沈着する強皮症腎クリーゼ
・全身性強皮症による線維化から引き起こされる
・急激な血圧上昇のために頭痛や吐き気の症状がある
*糸球体前の血管の内皮が増殖、動脈が狭窄すると腎前性腎不全になる
家族も腎臓が悪いときに考える疾患
上記をベースに考えると、IgA血管炎などは腸管や皮膚に炎症も起こしますし、ADPKD(常染色体顕性多発性嚢胞腎)などでは肝嚢胞・脳動脈瘤などへのケアも必要になります。
もっとアドバンスになりますがさらに考えを深めるとすると、「この人だけ腎臓が悪いのか? 家族も悪い可能性があるのか?」という点に着目します。具体的にはADPKD、アルポート症候群、ファブリー病、Dent(デント)病、ミトコンドリア病の一部などが家族性で、CKDが蓄積する病気だととらえたほうがよいからです。そのため本来は、腎臓の原疾患を意識しながら診療して、「単純に腎機能だけが悪いのではない」と思ったならば、その患者さんが合併しやすい疾患を想定しながら診療できるとグッドです。
読者は看護師中心だと聞いていますのでこっそりお伝えすると、腎臓を診ている先生に「〇〇さんの、CKDの原疾患は何ですか?」と聞いてみると、医師の実力判定になると思います。
また、上記の内容がわかっていると、糖尿病関連腎臓病が原疾患で血圧・血糖コントロール不良な人の「胸が痛い」と、20歳の若者の「胸が痛い」という訴えがまったく違う疾患につながるのがわかると思います。
●腎臓が急激に悪くなると尿が出ないことによって、体液量過剰や排泄量低下となり、他の不具合を引き起こす
●体液量過剰の場合は利尿薬を使用、排泄量低下の場合は血液透析を検討する
●低Ca血症による症状では、テタニー症状・Chvostek徴候・Trousseau徴候などがある
●腎臓だけが悪い病気の代表にはIgA腎症、腎臓も悪い病気の代表には高血圧や糖尿病がある
●家族も腎臓が悪いときは、ADPKDなどの遺伝性の病気の可能性を考える
- 1.Hujoel IA:The association between serum calcium levels and Chvostek sign:A population-based study.Neurol Clin Pract 2016;6(4):321-328.
2.Jesus JE,Landry A:Images in clinical medicine.Chvostek’s and Trousseau’s signs.N Engl J Med 2012;367(11):e15.
\続きは誌面で/

エキスパートナース2025年8月臨時増刊号
ナースがベッドサイドで必要な病態生理が身につく 腎臓病と透析の集中講座
長澤 将 著
B5・164ページ
定価:1,980円(税込)
照林社
当サイト内の文章・画像等の内容の無断転載および複製等の行為を禁じます。






