くも膜下出血合併症として起こる「水頭症」の原因や画像の見方、画像を見てケアで予測すべきことなどを紹介します。
- ●水頭症とは?
●水頭症の画像診断
●水頭症の画像の見方
1)くも膜下出血と水頭症(急性水頭症)
2)くも膜下出血と水頭症(正常圧水頭症)
●水頭症の画像からケアで予測すべきことは?
1)急性水頭症とケア
2)正常圧水頭症とケア
●水頭症の治療の進み方
1)急性期の治療:ドレナージ術と管理
2)慢性期の治療:髄液シャント術と管理
水頭症とは?
●水頭症は、髄液の「通過障害」「吸収障害」「生産過剰」の3つが原因で、脳室やくも膜下腔が拡大することで起こります。
●通過障害による水頭症は、閉塞する部位によって「交通性水頭症」と「非交通性水頭症」に分けられます。
●脳室やくも膜下腔が拡大していても頭蓋内圧が正常な場合に生じる「正常圧水頭症」は、原因が明確な場合と不明な場合があります。
水頭症の原因は?
①髄液の通過障害
●髄液の通り道である脳室やくも膜下腔が、血腫や腫瘍、奇形などにより閉塞または狭窄を認め、通過障害が起こる
●閉塞する部位によって「交通性水頭症」と「非交通性水頭症」に分けられる
交通性水頭症
・くも膜下腔が炎症や血腫などにより閉塞することで生じる
・脳室やくも膜下腔が拡大する
非交通性水頭症
・脳室やその出口で腫瘍や血腫、奇形により閉塞が生じる
・閉塞部位により上部の脳室が拡大する
②髄液の吸収障害
●髄液を吸収する部位(くも膜顆粒)に血腫などが付着することで吸収障害が起こる
③髄液の生産過剰
●脈絡叢での炎症や腫瘍が原因で髄液が過剰に生産される
水頭症の画像診断
水頭症の画像所見では、髄液が貯留している脳室やくも膜下腔が拡大しているかを評価します。その評価方法として、水頭症の有無を評価するにはCTが用いられることが多いでしょう。
1)CTでの水頭症の鑑別
CTでは髄液は低吸収域で(=黒く)描写されます。正常な頭部CTでは図1-1のように描写されますが、それに対して、水頭症のある場合には図1-2のように脳室が拡大している画像が得られます。
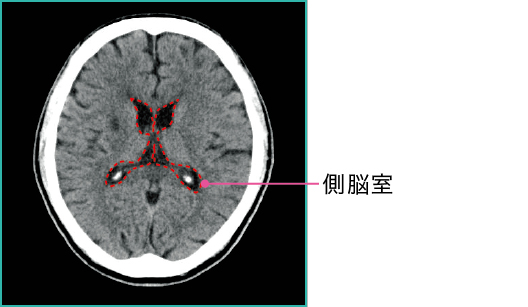
●赤い点線は側脳室を示している
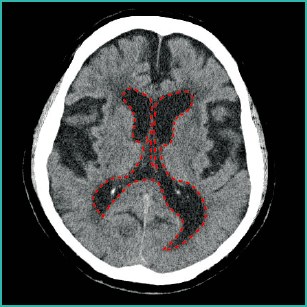
●側脳室が通常より拡大している
2)MRIでの水頭症の鑑別
MRIで撮影すると、T1強調像では図1-3のように描写され、CTと比較してより鮮明に脳室やくも膜下腔が拡大していることがわかります。T2強調像では図1-4のように描写され、脳室周辺の脳浮腫を認めています。
また、MRIをさまざまな方法で撮影することで、より詳細な水頭症の原因検索を行うことができます。
このようにCTやMRIで脳室やくも膜下腔が通常より拡大している場合には水頭症を疑います。
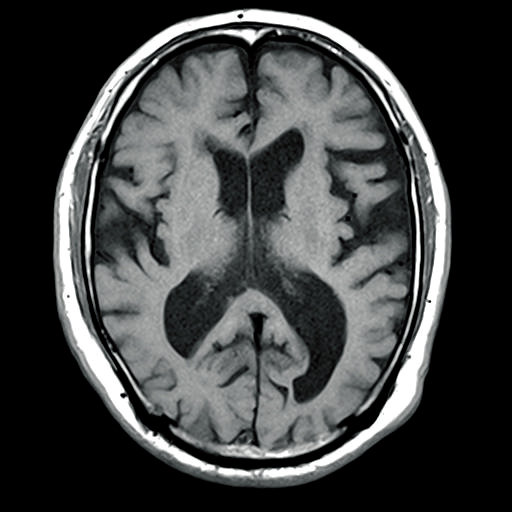
●T1強調像では、髄液は黒く映る( 低信号域)
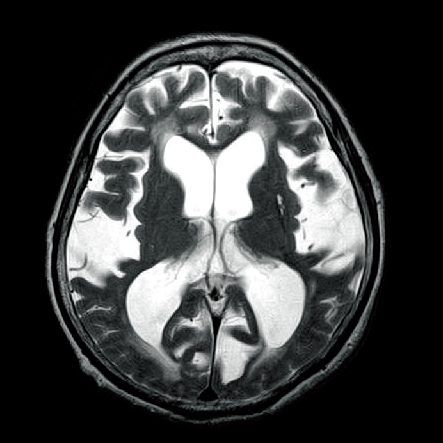
●T2強調像では、髄液は白く映る(高信号域)
●脳室周辺に淡い高信号域が描写され、脳室拡大による脳浮腫が生じている
●頭蓋内圧亢進の基礎知識
水頭症が原因にもなる頭蓋内圧亢進について解説しています。
水頭症の画像の見方
水頭症を合併する疾患にくも膜下出血があります。くも膜下出血は発症直後に生じる急性水頭症と、発症後約3週間~数か月に生じる正常圧水頭症を合併する可能性があります。
そのため、くも膜下出血発症後の水頭症は一般病棟においても長期的に関連があります。本項では、くも膜下出血の合併症として生じる水頭症を中心に記載します。
1)くも膜下出血と水頭症(急性水頭症)
図2において、脳室は拡大し、側脳室とくも膜下腔に血液を示す高吸収域(=白い)を認めており、急性水頭症を起こしています。
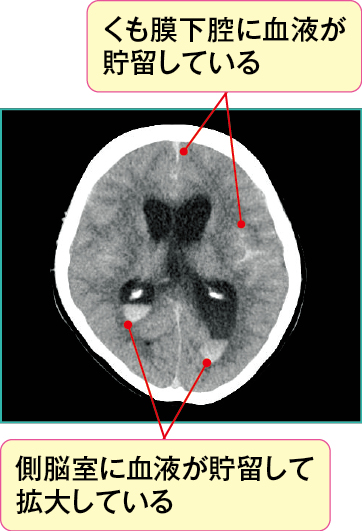
本症例は椎骨動脈の解離性動脈瘤破裂によるくも膜下出血発症直後の状態です(Hunt&Hess分類のGradeⅡ、くも膜下出血の画像の見方とケアでの活用ポイント参照)。
くも膜下出血によりくも膜下腔に流出した血液は、脳溝に血液が貯留し、さらにくも膜下腔から側脳室へと血液が流れ、側脳室に血液が貯留していることがわかります。
くも膜下腔に貯留した血液が髄液を吸収する部位に付着することで生じる吸収障害を認め、急性水頭症を合併しています。
急性水頭症は、くも膜下出血のみでなく脳室内穿破を伴う脳出血でも生じる可能性があります。また、出血による水頭症は吸収障害による交通性水頭症のほかに、血液が脳室の出入口で固まることで循環障害を認め、非交通性水頭症を起こすこともあります。
関連する脳機能 くも膜下出血によりくも膜下腔や脳室内に血液が流れ込み、脳室内の内容量(髄液や血液)が急激に増え、頭蓋内圧を亢進させます。頭蓋内圧が亢進すると、意識障害や頭痛、嘔気 ・ 嘔吐といった急性頭蓋内圧亢進症状が出現します。さらに、頭蓋内圧亢進が進むと脳は頭蓋骨内で押され、脳ヘルニアを起こす可能性があります。脳ヘルニアをきたすと死に至る危険性もあります。
図2の症例では急性水頭症により頭蓋内圧が亢進し、急性頭蓋内圧亢進症状として意識障害と瞳孔不同が出現していました。
2)くも膜下出血と水頭症(正常圧水頭症)
図3において側脳室が通常より拡大しており、正常圧水頭症を起こしています。
くも膜下出血慢性期に生じる水頭症は脳室の拡大を認めますが、急性水頭症のときに描写されていた血液は頭蓋内からなくなり、画像上では描写されません。
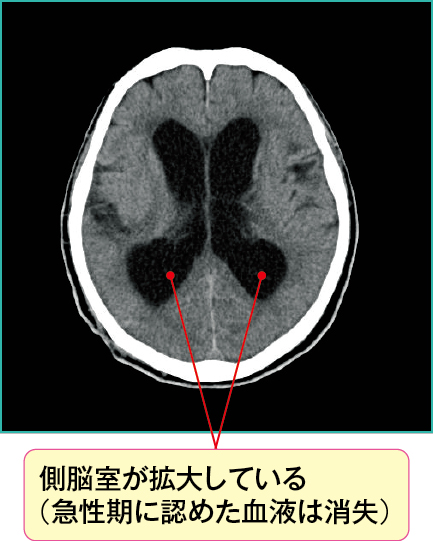
本症例は前交通動脈の動脈瘤破裂によるくも膜下出血(Hunt&Hess分類GradeⅤ)の、発症1年後の状態です。
くも膜下出血の慢性期で生じる正常圧水頭症は、急性水頭症の「交通性水頭症」の病態が緩徐に進行し、慢性的な髄液の循環障害が起こることで引き起こされます。
くも膜下出血慢性期の正常圧水頭症は交通性水頭症に分類され、通常、頭蓋内圧が亢進しないのが特徴です。そのため、くも膜下出血急性期の合併症の急性水頭症とは違い頭蓋内圧亢進症状はみられません。
くも膜下出血慢性期の正常圧水頭症の症状として、歩行障害、尿失禁、認知障害の3徴候が10~37%出現します1(表1)。これらが出現する原因はいまだ解明されていませんが、この3徴候の特徴を理解し観察することは正常圧水頭症を疑うきっかけにつながります。
表1 脳室拡大による水頭症の3徴候
歩行障害
●歩幅の減少
●足の挙上低下
●両足を開いて歩く
●不安定な歩行など尿失禁
●頻尿
●切迫性尿失禁
●尿意に関する意識の低下で生じる尿失禁など認知障害
●前頭葉障害(無関心、集中力低下、作業時間の延長)
しかし、くも膜下出血慢性期の水頭症はくも膜下出血発症時に意識障害を伴うことや患者本人が症状を自覚していないことも多いため、日々の状態から変化が生じているか継続的に観察することが大切です。
図3の症例ではくも膜下出血により意識障害が残り、その後正常圧水頭症により、歩行障害と尿失禁が出現していました。
●意識障害の患者での画像を見る際の前提となる知識
意識と「ABC」の関係とそれぞれの異常のチェックポイントなどを紹介しています。
水頭症の画像からケアで予測すべきことは?
1)急性水頭症とケア
くも膜下出血後の急性水頭症は、出血により急激に脳室やくも膜下腔の容積が増えることで頭蓋内圧が亢進し脳ヘルニア(図4)となり、死につながる危険性があります。
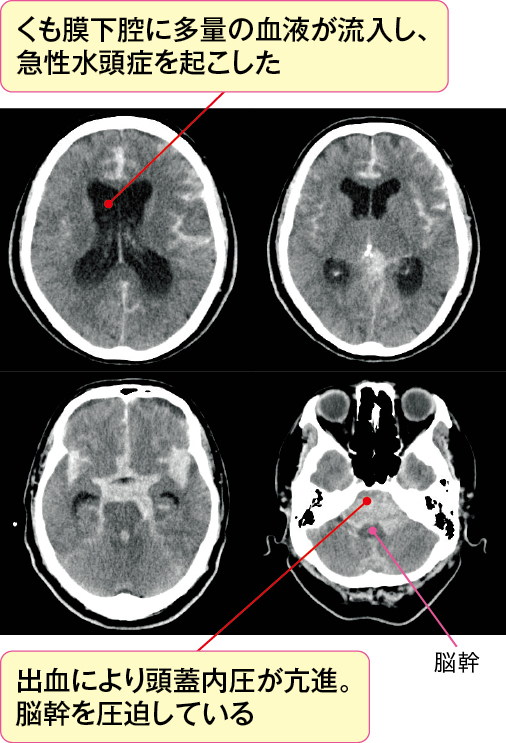
画像上、出血量が多い場合や急性水頭症を起こしている場合には、急性頭蓋内圧亢進症状や表2の症状の出現がないかを観察することが大切です。
表2 脳ヘルニアのサイン
●急激な意識障害
●瞳孔・対光反射異常
●運動麻痺
●異常肢位(除脳硬直・除皮質硬直)
●呼吸障害
●バイタルサインの異常(血圧上昇・除脈)
●噴水様の嘔吐 など
また、くも膜下出血で起こる急性水頭症は、頭蓋内圧を亢進させることで脳血流が低下し、脳血管れん縮を引き起こす要因にもなります(くも膜下出血の画像の見方とケアでの活用ポイント参照)。
急性水頭症による頭蓋内圧亢進を悪化させないために、脳室にドレーンを挿入し、体外に脳室に貯留した髄液・血液を排泄させるドレナージ術などの救命処置を行う場合もあります。
2)正常圧水頭症とケア
くも膜下出血慢性期の正常圧水頭症は代表的な3徴候(歩行障害・尿失禁・認知障害)に加え、意識障害を伴っていることが多いです2。また、症状も水頭症が増悪することによりADLを著しく低下させるほか、転倒転落などの事故を起こすリスクが高くなります。
そのため、意識レベルや症状の変化(表3)、ADLの程度を評価しケアの内容を検討することが大切です。
表3 3徴候の観察ポイント
歩行障害
●歩幅や速さ、安定性、姿勢など
尿失禁
●尿意や排尿間隔、排尿・失禁回数、尿量など
認知障害
●認知機能検査
▼Mini Mental State Examination(MMSE)
▼長谷川式簡易知能評価(HDS-R)
▼Trail Making Test(TMT) など
具体的なケア方法としては、歩行状態に合わせた補助具の使用や介助方法や排尿パターンから失禁しないための排泄介助、日中の活動を促すための援助(離床や院内デイケアへの参加など)を行います。
また、意識障害や認知障害により、転倒転落や点滴等の自己(事故)抜去などのリスクが高くなり、それを予防するために身体抑制がされることがありますが、可能な限り身体抑制を行わないように患者さんの日常生活パターンを把握し、患者個々に合った介入ができるようアセスメントすることが重要です。
*
水頭症患者は自己の症状に対して認識していないことがあります。症状の程度は画像所見とともに治療を検討する指標にもなるので、日々の生活のなかでどのような症状が出現しているのかを観察し、気づき、適宜医師へ報告する必要があります。
治療終了後は水頭症が再発する可能性もあるため、退院時には家族にも水頭症の症状や合併症などを指導することも大切です。
水頭症の治療の進み方
水頭症の治療は、脳室やくも膜下腔に過剰に貯留した髄液や血液を排泄させることを目的とした外科的処置を行います。
1)急性期の治療:ドレナージ術と管理
くも膜下出血の急性期では、急性水頭症が進行し、頭蓋内圧亢進による脳ヘルニアが危惧される場合に、頭蓋内圧の低下や血液を排泄させることを目的にドレナージ術が行われます。
ドレナージ術の種類として一般的に「脳室ドレナージ」(図5)や「腰椎ドレナージ」が選択されます。
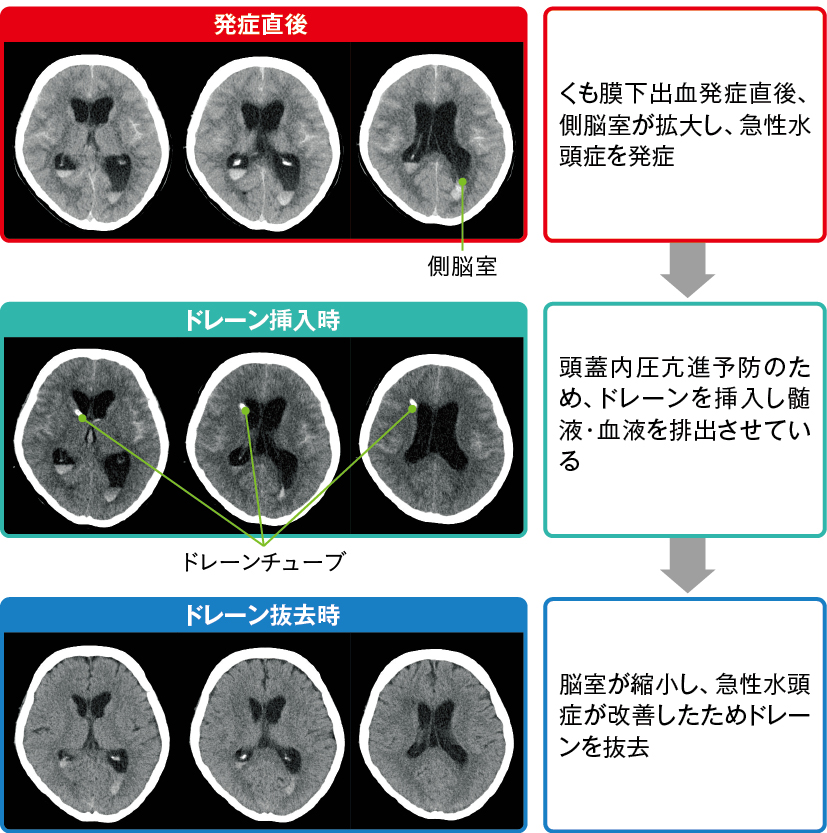
医師の指示のもとドレーン管理を行い、意識レベルや神経症状の変化やドレナージによる排液の状態(色・量・性状)を観察します。
過剰排泄による低髄圧症状(頭痛・めまい・嘔吐など)や脳挫傷、排泄不足による頭蓋内圧亢進に注意が必要です。
ドレーンからの感染やルートの破損や抜去にも注意が必要です。
2)慢性期の治療:髄液シャント術と管理
正常圧水頭症に対して、脳室やくも膜下腔に貯留した髄液を頭蓋外の体腔(腹腔や心房など)に短絡管(チューブ)をつないで排泄させる「髄液シャント術」が行われます。この治療は、くも膜下出血の正常圧水頭症のみでなく交通性水頭症や非交通性水頭症で幅広く行われます。
髄液シャント術の適応として、画像所見で水頭症を認め、髄液排除試験(タップテスト)を実施し、症状が改善される場合に適応が判断されます。
髄液シャント術には図6があり、一般的にはV-Pシャントを用いることが多いです。
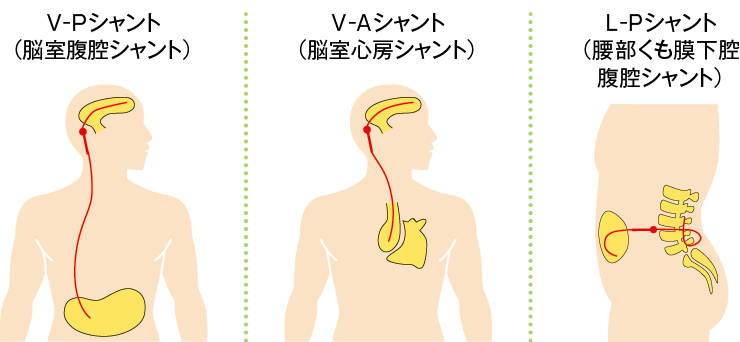
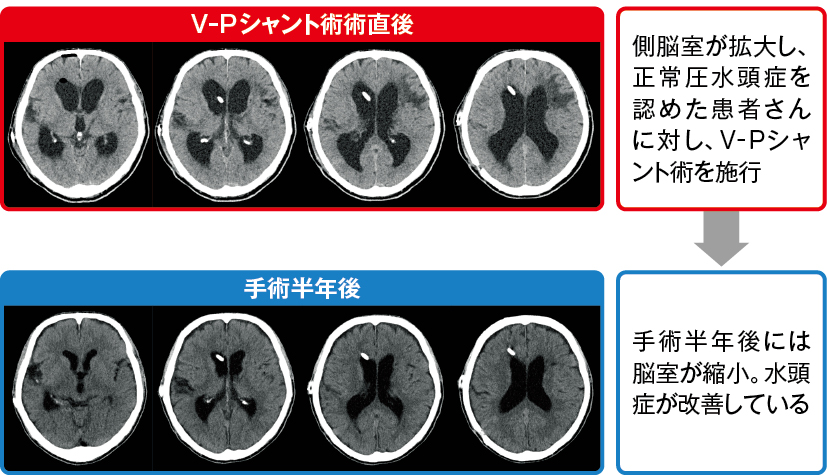
髄液シャントを挿入後には、定期的に頭部CTやMRIを撮影し水頭症の改善の有無を評価します(図7)。
手術直後は、穿刺部の出血(頭蓋内出血など)やけいれん、髄液の漏れを起こす可能性があります。また、シャントチューブという異物を体内に留置するため創部感染や髄膜炎、腹膜炎を起こすリスクがあります。
シャントチューブの閉塞は水頭症が悪化する場合があり、逆に過剰に流出すると低髄圧症状を引き起こす可能性があります。場合によっては、再度手術が必要となることもあるため、症状が悪化した場合はすぐに医師へ報告する必要があります。
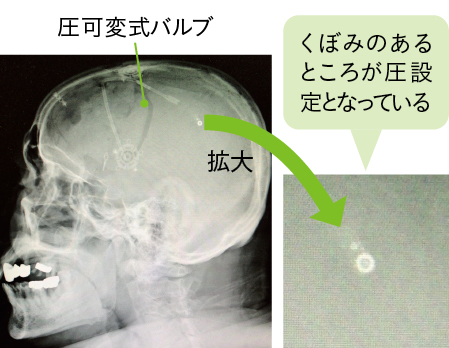
MRI後、シャントの圧設定が変わっていないか確認を
現在使用されているシャントチューブには圧設定が可能な「圧可変式バルブ」がついているため、必要に応じて圧設定を変更することがあります。
この圧可変式バルブがついているシャントが挿入されている患者さんに対してMRIを撮影する際には、MRIの磁気で圧設定が変更される可能性があるため、MRI撮影前後で頭部レントゲンを撮影して設定が変わっていないかを必ず確認します。
(第7回)
- 1.日本脳卒中学会 脳卒中ガイドライン委員会:脳卒中治療ガイドライン2021.協和企画,東京,2021:169.
2.石垣正恒:正常圧水頭症.太田富雄 総編集,脳神経外科学Ⅲ 改訂12版,金芳堂,京都,2016:2063.
3.前掲書2;2069.
- 1.荒木芳生:特集5 水頭症.ブレインナーシング 2014;30(5):32.
2.張家正:くも膜下出血(破裂脳動脈瘤)続発性正常圧水頭症の画像診断.小川彰監修,中川原譲二,佐々木真理 編,見て診て学ぶ 脳卒中の画像診断 ─ 画像診断法の基礎から臨床応用まで─,永井書店,東京,2008:419-430.
3.馬場元毅:脳血管障害、髄液循環障害(水頭症).馬場元毅,絵でみる脳と神経 しくみと障害のメカニズム 第3版,医学書院,東京,2009:209,231-235.
4.医療情報科学研究所 編:病気がみえるVol.7脳・神経. メディックメディア,東京,2012:154.
※この記事は『エキスパートナース』2017年2月号特集を再構成したものです。当サイト内の文章・画像等の内容の無断転載および複製等の行為を禁じます。







