糖尿病治療には近年、血糖値変動のリアルタイムな測定やインスリンを持続的に投与するデバイスが登場しています。今回は、糖尿病関連デバイスの分類や特徴を解説します。
糖尿病先進デバイスの種類と分類
●糖尿病関連の先進デバイスには、持続血糖測定機器であるCGM(continuous glucose monitoring)と、インスリン注入に用いるインスリンポンプがある
● CGMは、 検査に用いられる「プロフェッショナルCGM」と、患者自身が治療に用いるCGMである「リアルタイムCGM」および「間歇スキャン式CGM」に大別される
<糖尿病関連の先進デバイスの分類>
①持続皮下グルコース測定(CGM)
血糖値を持続的に測定し、日内変動のパターンをみる。
1)プロフェッショナル(レトロスペクティブ)CGM
2)リアルタイムCGM(rt-CGM)
●sensor augmented pump:SAP
●単体型リアルタイムCGM
3)間歇スキャン式CGM
●intermittently scanned CGM:isCGM
②インスリンポンプ療法(CSII)
インスリンを持続的に注入するだけでなく、食事前などに必要量のインスリンをデバイスのボタン操作で注入する。
先進デバイス①:CGM
1)プロフェッショナル(レトロスペクティブ)CGM
2010年からプロフェッショナルCGMが保険適用になり、検査として実施可能となりました。FreeStyleリブレProが販売されていましたが、2024年12月に終売となっています。
施設基準がありますが、インスリン治療など低血糖をきたしうる治療を行っている糖尿病患者に適用があり、普段の血糖変動を詳細に把握するために用いられています。
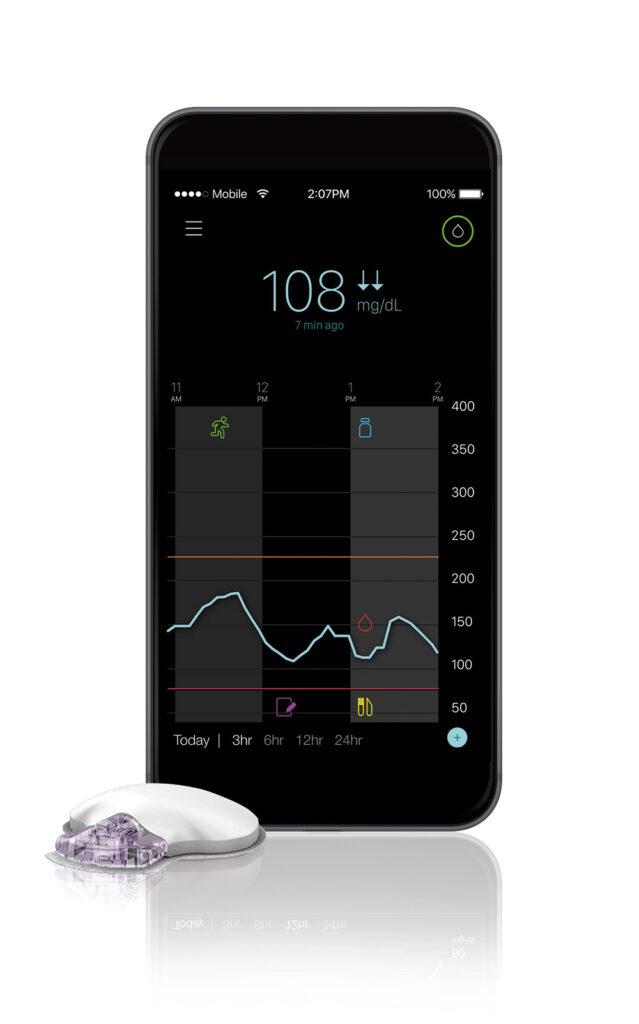
2)リアルタイムCGM(rt-CGM、図1)
2015年に患者自身が血糖変動を把握できるリアルタイムCGMが登場しましたが、SAP療法(後述)の一部であり、インスリンポンプ療法を行う患者の一部に一体型の機種(ミニメド™620Gシステムなど)が限定的に使用されている状態でした。
2018年に単体型リアルタイムCGMが保険適用(施設基準あり)となり、現時点では急性・劇症1型糖尿病患者、インスリン分泌低下(空腹時血中CPR<0.5ng/mL)の2型糖尿病患者に適用があります。ガーディアン™4スマートCGMシステムとDexcom G7 CGMシステムといったデバイスがあります。また、これらのデバイスは、2020年に新たに設定されたC150-7「間歇スキャン式持続血糖測定器によるもの」の算定が可能となり、インスリン注射を1日に1回以上行っている糖尿病患者にも適用されます。
患者自身で血糖変動傾向をリアルタイムに把握することができるため、自己管理に有用であり、血糖コントロールを改善することが報告されています。
血糖の推移が矢印でトレンドとして表示されるため、高血糖に対するインスリンの注入や、低血糖に対する糖分摂取など、状況に応じた対応をとりやすくなります。また、高血糖や低血糖に対するアラーム・アラート機能があり、低血糖や高血糖の回避に役立ちます。
図1 本邦で使用可能な患者自身が治療に用いるリアルタイムCGM
●インスリンポンプ一体型リアルタイムCGM(SAP)
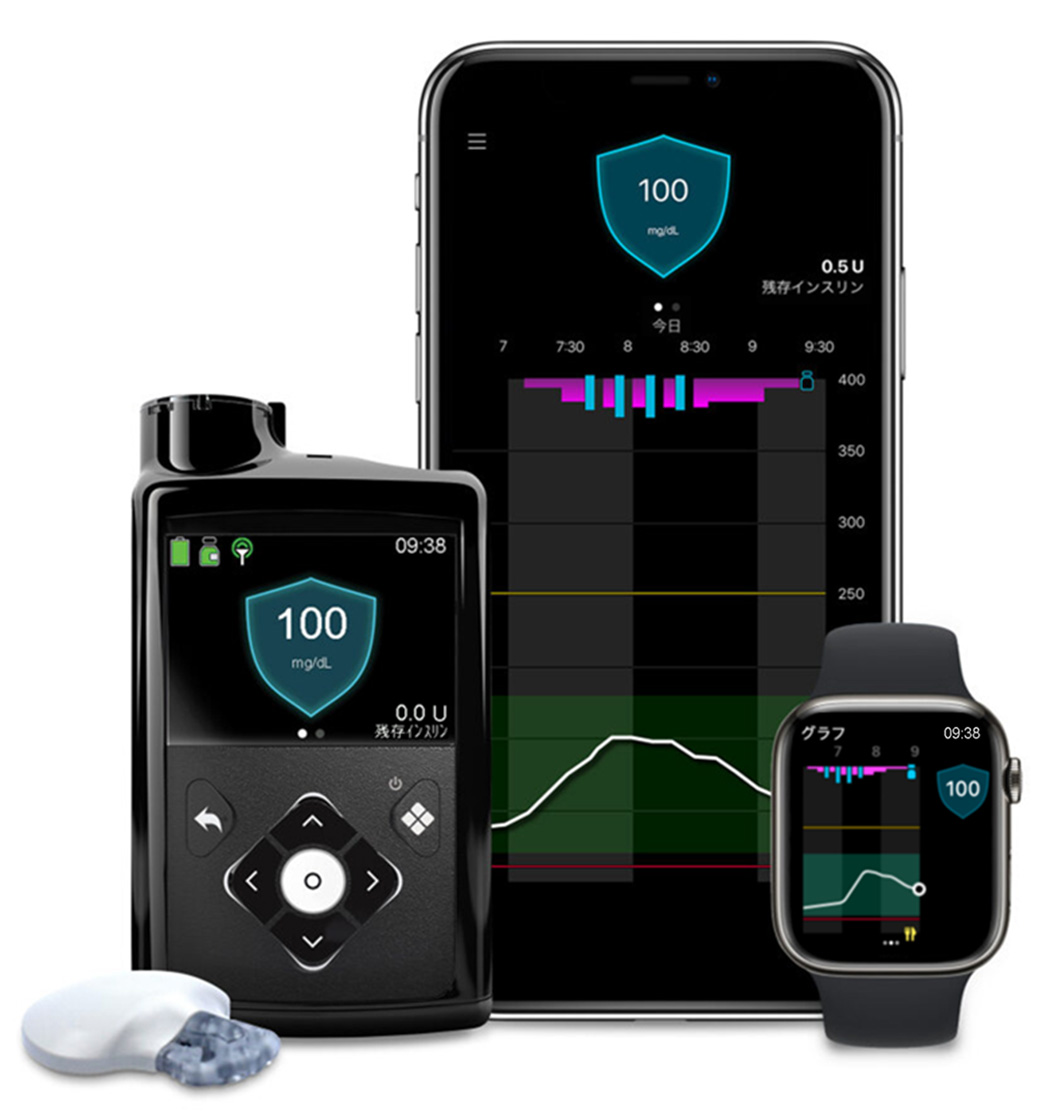
●単体型リアルタイムCGM

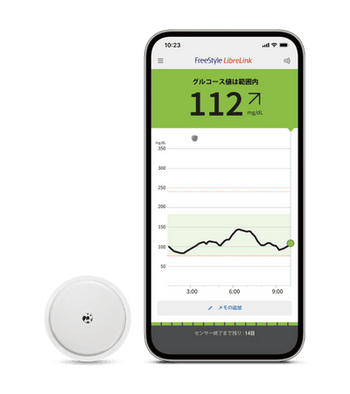
3)間歇スキャン式CGM(intermittently scanned CGM:isCGM)(図2)
2017年には間歇スキャン式CGMであるFreeStyleリブレが、2023年12月にはFreeStyle リブレ2が登場しました。
このデバイスは、上腕に留置したセンサー(1センサーで14日間使用可)にリーダーをかざすと、モニターで血糖推移が確認できます。FreeStyleリブレにはアラーム・アラート機能は備わっていませんが、スキャン時にトレンドは表示されます。2021年からは、専用アプリを用いることでスマートフォンでもスキャンが可能となりました。FreeStyle リブレ2はアラーム・アラート機能も備わっており、アプリではリアルタイムCGMとして使用できます。
C150-7が適用され、インスリン療法を行っているすべての糖尿病患者に病型を問わず比較的低コストで使用できるため、本邦では最も多く使用されているCGMです。
図2 間歇スキャン式CGM
先進デバイス②:インスリンポンプ
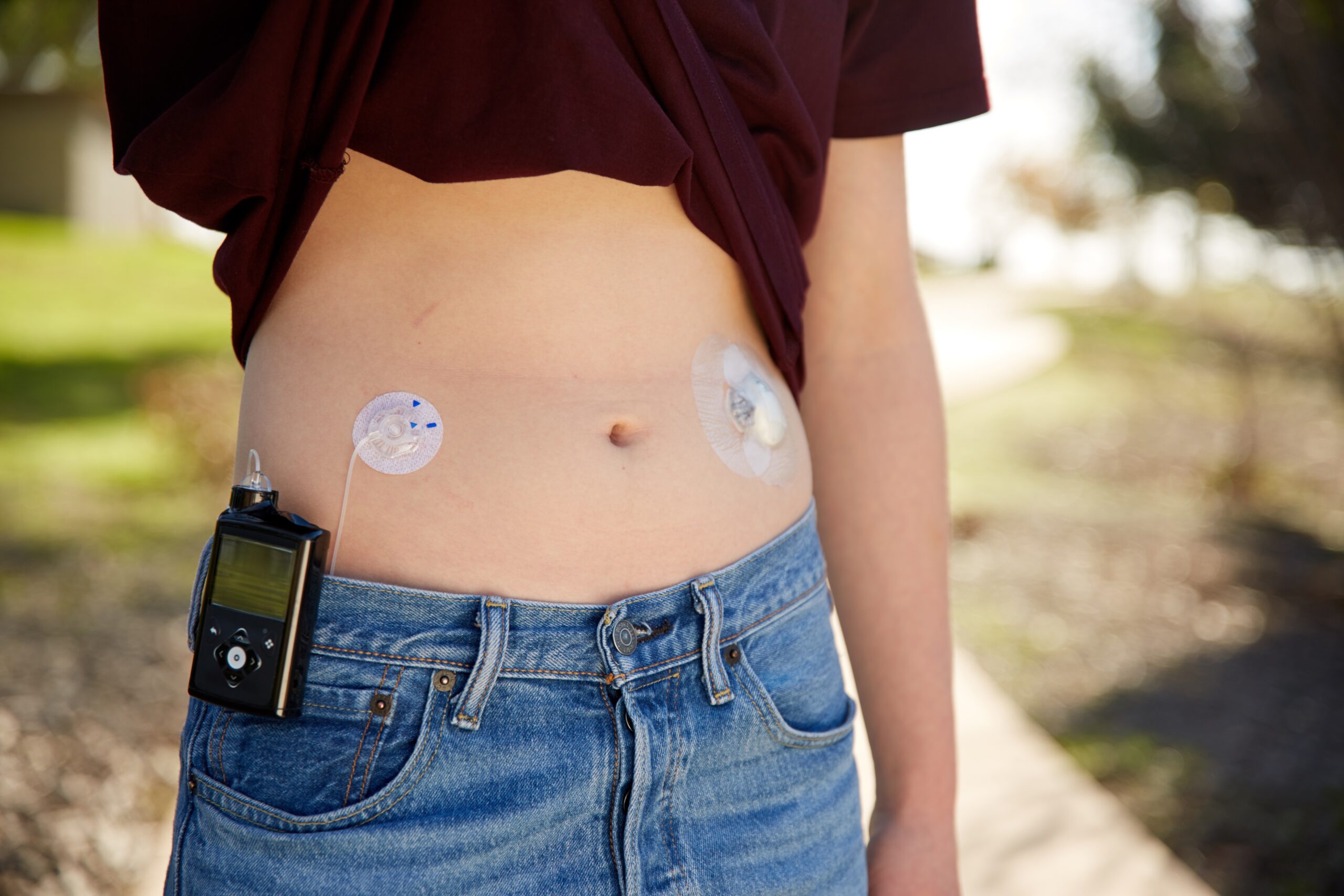
インスリンポンプ療法(CSII)は、携帯型のインスリン注入ポンプを用いて、インスリンを持続的に皮下に注入する治療法です。健常人のインスリン分泌パターンに近づけるように、基礎インスリンの設定を調整することが可能(図3)で、主に1型糖尿病患者に対する治療法として用いられています。
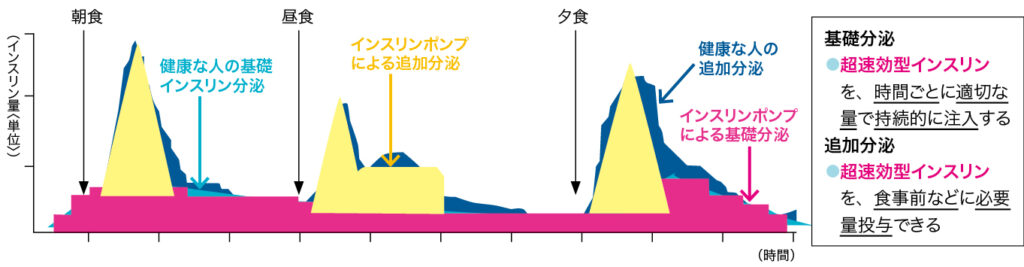
図4に、現在使用可能なインスリンポンプを挙げます。
図4 本邦で使用可能なインスリンポンプ
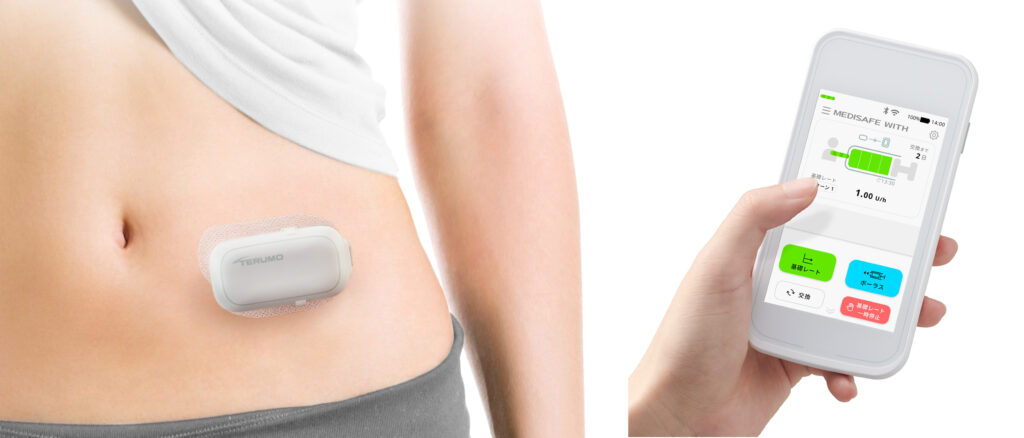
2015年にミニメド™620Gシステムが発売され、リアルタイムCGM機能を併用するインスリンポンプ療法であるSAP療法が可能となりました。
低血糖を予測した段階でアラートを発する機能が備わっていることから、低血糖予防が可能となり、低血糖不安も軽減されることがあきらかとなっています。
2018年に発売されたミニメド™640Gには低血糖が予想された段階でインスリン注入を一時的に停止する機能が備わっていたため、予防が困難な夜間低血糖の回避も可能となりました。無自覚低血糖や重症低血糖(第三者の助けを借りなければならない低血糖)を起こすような1型糖尿病患者をはじめ、小児や妊娠中の1型糖尿病患者にも使用されています。
さらに、チューブがなくポンプ本体を直接皮膚に貼り付けるタイプである、チューブフリーのパッチ式インスリンポンプMEDISAFE WITH™が2018年に発売され、インスリンポンプ療法の選択肢が増えました。
2022年1月には、ハイブリッドクローズドループシステムを備えたミニメド™770Gシステムが発売されました。食前の追加インスリンの投与は手動で行いますが、基礎インスリンの調整はアルゴリズムによって自動制御されることから、ハイブリッドクローズドループと呼ばれています。
さらに、2023年11月にはハイブリッドクローズドループの基礎インスリンの自動調整機能に自動補正機能が追加されたミニメド™780Gが発売。低血糖も高血糖もより少ない血糖コントロールが達成されると期待されています。
以上、ここまで各デバイスの特徴を解説しました。 糖尿病患者が、これらの糖尿病先進デバイスを安全かつ有効に活用するためには、チーム医療による支援も重要です。
※この記事は『エキスパートナース』2022年5月号の記事を再構成したものです。当サイト内の文章・画像等の内容の無断転載および複製等の行為を禁じます。





