脳梗塞を画像で理解するための基本を解説。脳梗塞診断におけるCT・MRIの特徴や、画像の見方、画像を見てケアで予測すべきことなどを紹介します。
- ●脳梗塞とは?
●脳梗塞の画像診断
1)脳梗塞診断におけるCTとMRIの違い
2)MRIの画像の種類
●脳梗塞の画像の見方
1)脳梗塞(急性期アテローム血栓性脳梗塞)
2)脳梗塞(急性期の心原性脳梗塞)
●脳梗塞の画像を見てケアで予測すべきことは?
●脳梗塞の治療の進み方
・t-PA静注療法
・脳梗塞の管理・ケア
脳梗塞とは?
●脳動脈が何らかの原因により閉塞し、閉塞部位より末梢の組織(脳実質)に壊死が起こる病態を「脳梗塞」といいます。
●脳梗塞は時間経過とともに梗塞巣が明瞭化し、一度壊死を起こした脳細胞は回復しません。このような状態になる前に、一刻も早く血管の閉塞を取り除き、血流を改善させることが治療の根本です。
●脳梗塞の病型分類は、大きく「アテローム血栓性」「心原性血栓症」「ラクナ梗塞」の3つに分類されます(表1)。
脳梗塞の画像診断
1)脳梗塞診断におけるCTとMRIの違い
脳卒中(脳梗塞、脳出血、くも膜下出血)が疑われる患者さんが搬送されてきたとき、多くの施設では、まず脳のCTが行われます。なぜなら、CTのほうが短時間で撮影ができ、早急に情報を得ることができるためです。
しかし、脳梗塞におけるCT所見は、発症数時間でうっすらと変化(early CT sign)を認めることがあるものの、CT上、脳梗塞として判断できる低吸収域(黒色)になるには、発症後24時間以上かかります。それでは超急性期の脳梗塞を診断できず治療には間に合いません。
これに対してMRIは、画像の種類によって超急性期脳梗塞を捉えることができ、発症経過がわかりやすくなります。
2)MRIの画像の種類
脳梗塞の病期を診断するために必要なMRIの画像の種類は「拡散強調像(DWI)」「ADCmap」*「T2強調像」です。
DWIでは脳梗塞発症から30分程度で信号変化が起こりはじめます。またDWIと同時に撮影されることの多いT2強調像では、発症から6~12時間が経過すると梗塞部位が高信号域になりはじめます。
そして、脳梗塞の際には、MRA(磁気共鳴血管造影法)を確認することも病態を知るうえで重要です。MRAは脳実質に供給している血管のみを描出することができ、動脈硬化により狭窄した脳血管や、閉塞した脳血管の途絶などを確認することができます。
*【ADCmap】=脳梗塞と特定するために補助的に行うもので、脳梗塞の場合は低信号域(黒く写る)となる。
表1 脳梗塞の病型分類
①アテローム血栓性脳梗塞
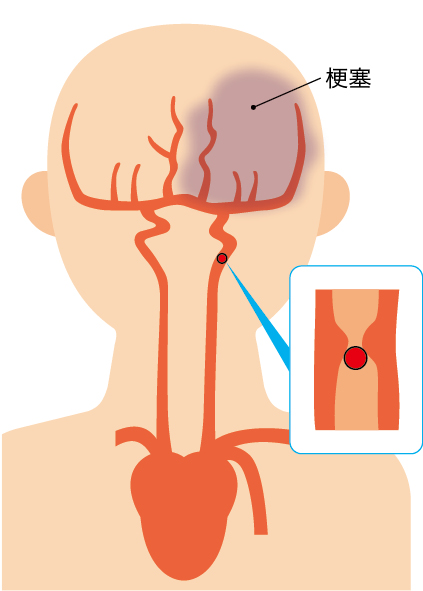
●要因として「動脈硬化などにより狭窄した脳血管が閉塞する場合」「頸動脈などに形成されたプラークが剥がれて脳血管を閉塞する場合」「脱水や低血圧により狭窄した脳血管の血流が低下して起こる場合」の3種類がある
●アテローム硬化の好発部位は、主幹動脈である総頸動脈、内頸動脈、中大脳動脈、椎骨動脈の起始部(これより末梢の動脈に生じることもある)
●動脈硬化による血管の狭窄が緩やかに起こり、閉塞した際には軽い感覚障害や運動障害などが出現し、数分~24時間ほど持続し、消失を繰り返す。その後、脳梗塞を発症すると、時間経過とともに麻痺などの症状が固定し、段階的に症状が悪化していくことが多い
②心原性脳梗塞
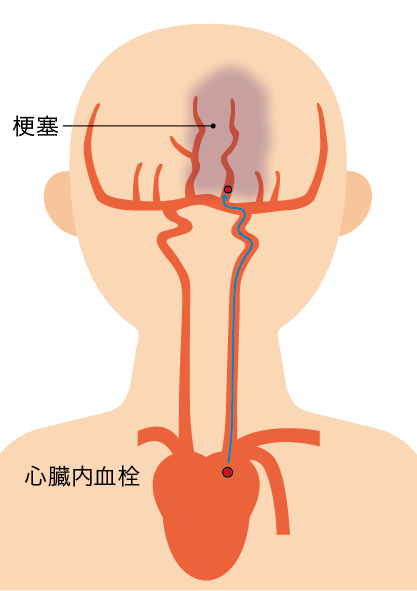
●不整脈や急性心筋梗塞、拡張型心筋症、人工弁などの心臓壁に血栓を形成させるような基礎疾患により、血栓子が脳動脈を詰まらせて発症する
●突然に動脈を閉塞するため、短時間で広範囲の梗塞巣が完成する
●発症時に意識障害を伴うことが多く、麻痺や失語などの症状が重症化する場合が多くみられる
③ラクナ梗塞
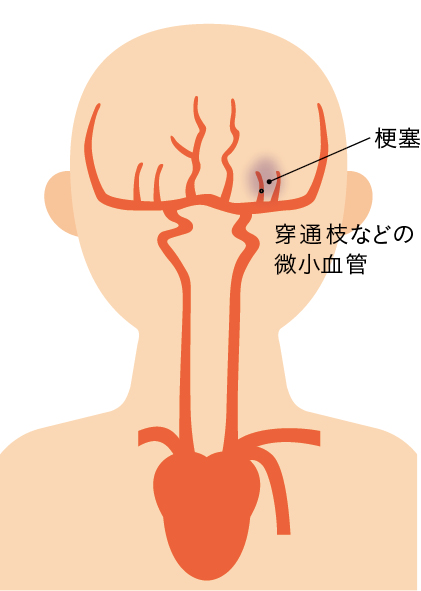
●主幹動脈から分岐する穿通枝などの微小血管に血栓が詰まることで発症する
●起床時などの安静時に発症することが多く、例えば、夜寝ていて朝、目が覚めたときに手足のしびれを感じ様子を見ていると麻痺が徐々に出てきたなど、症状の進行が緩やかなことが多くみられる
●穿通枝は細い脳血管であり、小梗塞で済むことが多く、症状が軽症であることが特徴。しかし、穿通枝の根元に血栓が詰まると数時間~数日かけて梗塞巣が拡大し徐々に症状を悪化させることがあるため、小梗塞とはいえ慎重に対応する必要がある
●高齢者ではラクナ梗塞があっても神経症状が出現しない場合がある(無症候性脳梗塞)。しかし発症を何度も繰り返すと、脳血管性認知症やパーキンソン症候群、嚥下障害などの症状が重症化していく
●脳梗塞既往患者では心房細動(AF)に注意!
心原性脳梗塞と危険な心電図波形について解説しています。
脳梗塞の画像の見方
1)脳梗塞(急性期アテローム血栓性脳梗塞)
異常所見
車の運転中に左上下肢の脱力と感覚障害を自覚し受診された患者さんの例です。受診当初のCTに異常所見はありませんでしたが(図1-1)、MRIを撮影したところ、拡散強調像(DWI、図1-2)で脳の右側に高信号域があり、右内包後脚の急性期脳梗塞と診断されました。
図1-1 急性期アテローム血栓性脳梗塞のCT画像
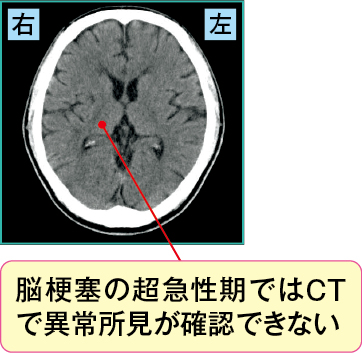
図1-2 急性期アテローム血栓性脳梗塞のMRI(DWI、拡散強調像)
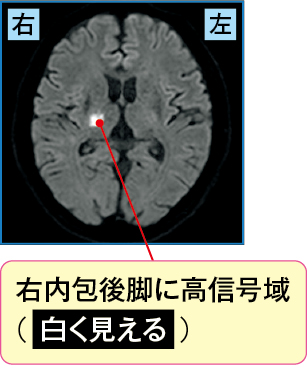
T2強調像(図1-3)でもすでに高信号となっていることが確認できたため、発症後6~12時間が経過した右内包後脚の急性期のアテローム血栓性脳梗塞と診断され、急性期治療に準じて抗凝固薬(アルガトロバン)の投与が開始されました。
図1-3 急性期アテローム血栓性脳梗塞のMRI(T2強調像)
責任血管
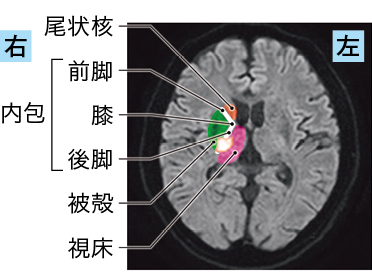
右内包後脚(図1-4)の責任血管は、内頸動脈より分岐する前脈絡叢動脈であるため、内頸動脈に関連する中枢から末梢の脳血管のどこかに狭窄や閉塞を起こしていることが考えられます。
図1-4 急性期アテローム血栓性脳梗塞の障害される部位
関連する脳機能
本症例の脳梗塞では、右内包後脚周辺に梗塞を起こしているため、症状としては、梗塞巣と反対の四肢・顔面に運動麻痺や感覚障害を呈することがあります。これは、大脳皮質の運動野から延びるニューロンが収束して内包後脚を通過するからです。
また内包後脚周辺には視床があり、全身の感覚ニューロンが通過しているため、感覚障害も同時に出現していると考えられます。
図1の症例では、右内包後脚の急性脳梗塞のため、左の四肢・顔面に運動麻痺や感覚障害が出現した。
2)脳梗塞(急性期の心原性脳梗塞)
異常所見
突然の意識障害が出現したため、家族が救急要請して搬送されてきた患者さんの例です。
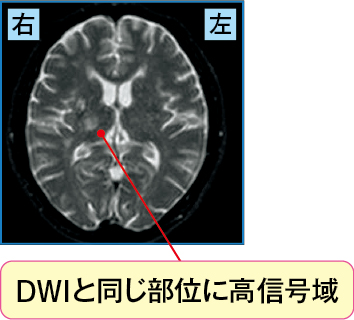
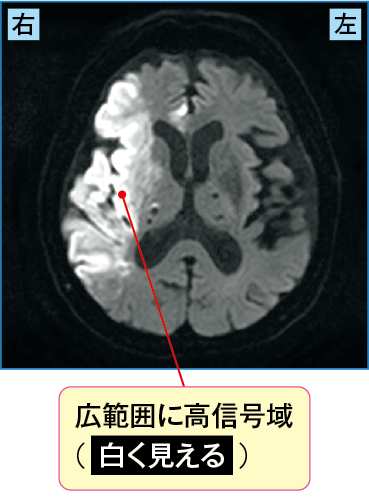
すぐにCT(図2-1)が撮影され、右中大脳動脈領域において低吸収域を示していました。そこで脳梗塞が疑われMRIを施行し(図2-2)、その結果、DWIでは広範囲に高信号域を、ADCmapでは低信号域を認め、またT2強調像においても高信号域が認められました。
発症後、数時間が経過している急性期の右中大脳動脈領域の心原性脳梗塞と診断され、ヘパリンの投与が開始されました。
図2-1 急性期の心原性脳梗塞のCT画像
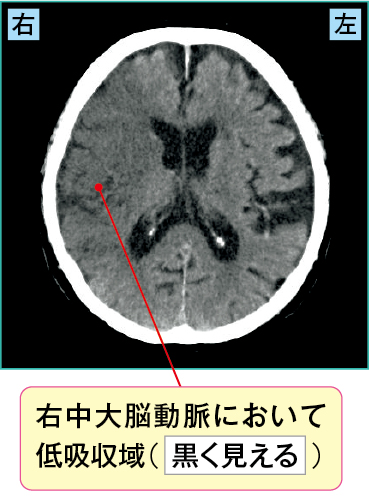
図2-2 急性期の心原性脳梗塞のMRI(DDWI、拡散強調像)
責任血管
この症例のMRA(図2-3)では、左中大脳動脈と比較して右中大脳動脈が消失し途絶していることがわかります。
内頸動脈から分岐する中大脳動脈は、主に前頭葉、頭頂葉、側頭葉の外側面などの大脳の広範囲に血流を供給しています(第3回の記事参照)。
図2-3 急性期の心原性脳梗塞のMRA
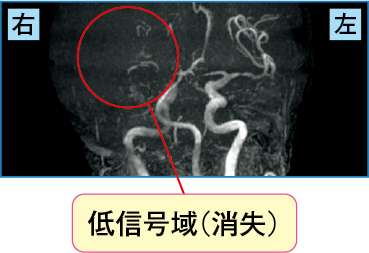
図2の症例では10日間ほどで意識障害から脱したものの、顔面を含む左上下肢の片麻痺、注意障害、左側空間無視の症状が残存した。
関連する脳機能
中大脳動脈の支配領域(前頭葉、頭頂葉、側頭葉)の障害では、梗塞巣と反対の上下肢の麻痺と感覚障害、構音障害、視野障害(同名半盲:両側の同じ部位が見えなくなる)などの症状が出現します(第3回の記事参照)。
また、注意障害や遂行機能障害、失行 ・ 失認などの高次脳機能障害に加えて、優位半球の障害では主に失語症が出現し(表2)、劣位半球の障害では半側空間無視などのさまざまな症状が出現します。
表2 言語障害の区分
●失語症
要因:大脳皮質における言語中枢の損傷
運動性失語(ブローカ失語)
感覚性失語(ウェルニッケ失語)
●構音障害
要因:大脳皮質の顔面・咽喉頭・舌運動にかかわる領域の損傷
(文献2を参考に作成)
脳梗塞の病型を診断することは適切な薬剤を選択するうえで重要となります。その補足の検査として、心原性脳梗塞を疑う場合には、心電図により心房細動などの不整脈や心筋梗塞の有無を確認し、心臓超音波検査などにより心臓内に血栓形成がないかを確認します。アテローム血栓性脳梗塞では、必要に応じて、3DCTA、脳血流シンチグラフィなどを行う場合もあります。
脳梗塞の画像を見る際に大切なのは、脳梗塞の発症時間や発症部位はもちろんのこと、出現している症状が梗塞巣と合致しているかを確認することです。
●脳梗塞を疑う症状と鑑別の判断基準
「脳梗塞」の症状や特徴的な所見、初期対応などを解説しています。
脳梗塞の画像を見てケアで予測すべきことは?
1)脳浮腫の徴候があれば全身状態を確認していく
脳梗塞の急性期では意識障害を呈することがあり、その原因としては、意識を司る部位が直接損傷を受けた場合と、脳梗塞による脳浮腫が原因で起こる場合があります。
脳浮腫は、脳梗塞により細胞が壊死することで細胞内から水が漏れ出し、脳内に貯留することで起こります。脳浮腫は、脳梗塞発症から3~5日でピークを迎えて2週間ほど続く可能性があり、その間の状態変化の観察が重要となります。脳浮腫は、CTで見ると浮腫の部分は正常な脳より黒く描写され、脳溝がはっきりと確認できなくなります。特に、広範囲の脳梗塞を起こした場合や脳幹梗塞では、意識障害に加えて呼吸・循環動態の悪化を認めることがあります。
また、広範囲の脳梗塞や脳幹梗塞では、脳浮腫により脳ヘルニアに移行することがあり、その場合、意識障害や呼吸状態の悪化を起こします。
そのため、GCSやJCSなどによる意識障害の程度の把握や、瞳孔、バイタルサインなどの経時的な観察を行う必要があります。
2)嚥下障害が起こることを念頭に置く
急性期の脳梗塞患者における摂食嚥下障害の有病率は、病変部位や発症時期によって異なりますが、約30~81%であるといわれ、6か月以降の慢性期になっても摂食嚥下障害が残存していた患者は約8%であったとの報告があります3,4。
特に、脳梗塞の発症後3~4日は、脳浮腫によって摂食嚥下障害が顕著に現れることがあります(図4)。
この記事は会員限定記事です。








